Adipositas, Diabetes und/oder Alkohol – auf Leberfibrose testen!
In Relation zu ihrer großen gesundheitsökonomischen Bedeutung führen Lebererkrankungen insbesondere im niedergelassenen Bereich ein Aschenputtel-Dasein, was mitunter am bisher fehlenden Zugang zu effizienten Risikostratifizierungsmöglichkeiten liegt.
Von der MASLD zur Zirrhose
Eine besondere Herausforderung stellt die vormals als „nichtalkoholische Fettlebererkrankung“ bezeichnete „Metabolic Dysfunction-Associated Steatotic Liver Disease“ (MASLD) dar, von der ca. ein Viertel der Europäer:innen betroffen ist. Nur ein Teil der Patient:innen mit Steatose entwickelt eine Hepatitis und signifikante Leberfibrose – letztgenannte Risikopatient:innen gilt es im Sinne eines personalisierten Vorgehens zu identifizieren. In diesem Kontext ist anzumerken, dass Diabetiker:innen mit MASLD besonders häufig (ca. 35 %) eine signifikante Leberfibrose aufweisen; bei 15 % ist sogar von einer fortgeschrittenen Leberfibrose auszugehen. Die häufigste Ursache der Leberzirrhose in Österreich ist dennoch vermehrter Alkoholkonsum, wobei die Subklassifikation des neuen Sammelbegriffes „steatotische Lebererkrankung“ auch Übergangsformen zwischen MASLD und alkoholischer Lebererkrankung berücksichtigt.
FIB-4-Score zur Testung auf Leberfibrose: Für die Prävention von Komplikationen der chronischen Lebererkrankungen ist ein frühzeitiges risikoadaptiertes Vorgehen essenziell. Deshalb müssen Patient:innen mit Adipositas, Diabetes und/oder vermehrtem Alkoholkonsum auf Leberfibrose hin getestet werden.
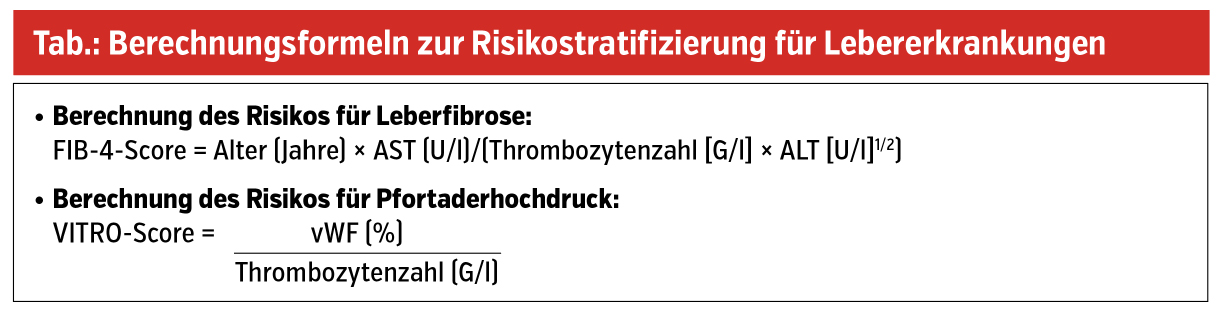
Dies erfolgt in der klinischen Praxis mittels Berechnung des FIB-4-Scores (aus dem Routinelabor – auch automatisiert – errechenbar; Formel siehe Tab.) FIB-4-Werte ≥ 1,3 bedürfen einer weiteren Abklärung, z. B. mittels Lebersteifigkeitsmessung; ein FIB-4 ≥ 1,75 ist ein Alarmsignal für das Vorliegen einer fortgeschrittenen Lebererkrankung.
Mittels transienter Elastografie („Fibroscan“) ermittelte Lebersteifigkeitswerte ≥ 10–15 kPa bestätigen die fortgeschrittene Lebererkrankung, die an einem hepatologischen Zentrum behandelt werden sollte. Letztgenannte Untersuchung wird auf Bestrebungen der Österreichischen Gesellschaft für Gastroenterologie und Hepatologie (ÖGGH) hin in Zukunft hoffentlich auch im niedergelassenen Bereich als Kassenleistung zur Verfügung stehen.
Gibt es behandelbare Ursachen abseits des Lebensstils?
Zusätzlich zur Risikostratifizierung sollte bei allen Patient:innen mit Leberfibrose eine Abklärung von Hepatopathie vorgenommen werden, um behandelbare Ursachen auszuschließen bzw. dingfest zu machen. In ausgewählten Fällen ist auch heutzutage noch eine Leberbiopsie notwendig.
Pfortaderhochdruck erkennen und behandeln
Die Lebersteifigkeitsmessung ermöglicht bei Patient:innen mit fortgeschrittener Lebererkrankung auch eine Einschätzung bzgl. portaler Hypertonie. Bei Lebersteifigkeitswerten ≥ 25 kPa ist von einer klinisch signifikanten portalen Hypertonie auszugehen, und es sollte eine Carvedilol-Therapie (z. B. 6,25 mg/d für 1 Woche, danach 12,5 mg/d) zur Dekompensationsprävention eingeleitet werden. Ist die transiente Elastografie nicht zugänglich, kann aus dem von-Willebrand-Faktor (vWF; auch in niedergelassenen Laboratorien verfügbar) und der Thrombozytenzahl der VITRO-Score berechnet werden (siehe Tab.).
Werte ≥ 2,5 (z. B. vWF von 250 % bei einer Thrombozytenzahl von 100 G/l) sind mit einem Lebersteifigkeitswert ≥ 25 kPa gleichzusetzen, womit eine Carvedilol-Therapie indiziert ist, um den portosystemischen Druckgradienten zu senken und u. a. das Auftreten von Aszites und Varizenblutungen zu verhindern. Bei unklaren oder widersprüchlichen Befunden wird eine Gastroskopie durchgeführt, wobei bei Varizen eine Carvedilol-Therapie einzuleiten ist.
Nähere Informationen finden Sie im frei zugänglichen Billroth-IV-Konsensus zur Diagnostik und zum Management der portalen Hypertension und fortgeschrittener Lebererkrankungen der ÖGGH.
Praxismemo
- Bei MASLD und/oder Risikofaktoren wie Adipositas, Diabetes oder vermehrtem Alkoholkonsum ans Leberfibrose-Risiko denken.
- Nichtinvasive Risikostratifizierung ist in der Praxis mittels FIB-4-Score, VITRO-Score-Berechnung und transienter Elastografie möglich.
- Ein FIB-4-Score von ≥ 1,3 bedarf einer weiteren Abklärung, ein FIB–4 ≥ 1,75 ist ein Alarmsignal für eine fortgeschrittene Lebererkrankung.
- Mittels transienter Elastografie („Fibroscan“) ermittelte Lebersteifigkeitswerte ≥ 10–15 kPa bestätigen die fortgeschrittene Erkrankung.
- Von klinisch signifikanter portaler Hypertonie ist bei Lebersteifigkeitswerten ≥ 25 kPa und/oder VITRO-Score ≥ 2,5 auszugehen.