Focus Andrologie: Testosteron und Altern des Mannes
Kaum ein anderes Hormon wird so sehr als Synonym für Männlichkeit und Kraft betrachtet wie Testosteron. Daher ist es gerade hier wichtig, sich regelmäßig über aktuelle wissenschaftliche Ergebnisse zu informieren, um nicht selbst dem “Mythos Testosteron” “unkontrolliert” zu erliegen.
European Male Aging Study: Die sicher prominenteste aktuelle Studie zum Thema Late Onset Hypogonadism (LOH) wurde im Juli 2010 im New England Journal of Medicine veröffentlicht. Ziel der multinationalen European Male Aging Study (EMAS) war die Identifizierung des pathognomonischen “Krankheitsbildes” des LOH, um die Diagnostik dieses Komplexes aus niedrigen Testosteronwerten und den daraus folgenden Symptomen zu vereinheitlichen (“Identification of LOH in middle-aged and elderly men”. Wu F et al., NEJM 2010). Aus einer aufwendigen Analyse der prospektiv erhobenen Daten von 3.369 Männern zwischen 40 und 79 Jahren aus 8 Studienzentren wurden letztlich 3 sexuelle Symptome als LOH-spezifisch mit dem niedrigen Gesamttestosteronwert (< 11 nmol/l) assoziiert:
-
geringere Häufigkeit der Morgenerektionen
-
erektile Dysfunktion und
-
herabgesetzte Häufigkeit von sexuellen Gedanken.
Insbesondere die Kombination aller 3 Symptome bildet laut Autoren die Erfordernis zur Diagnose des LOH, in der Studienpopulation der EMAS mit 2,1% beschrieben (bis zu 4,1% bei Männern zwischen 60 und 79 Jahren). Als Hauptkritikpunkte sollten die nichtvalidierte Erhebung der Symptome ebenso wie die ausbleibende Auswirkung auf die gesundheitsbezogene Lebensqualität der Teilnehmer in Betracht gezogen werden.
Lebensstil spielt Rolle in der Genese des LOH
So wurde etwa in einer anderen Analyse der EMAS die ED, diesmal mittels validiertem Fragebogen erhoben, nicht als alters- und komorbiditätsunabhängig mit einem niedrigen Gesamttestosteronwert beschrieben. (“Characteristics of Secondary, Primary, and Compensated Hypogonadism in Aging Men: Evidence from the EMAS”. Tajar A et al., JCEM 2010). Trotz dieses Widerspruches sind die übrigen Erkenntnisse dieser Publikation ausgesprochen interessant.
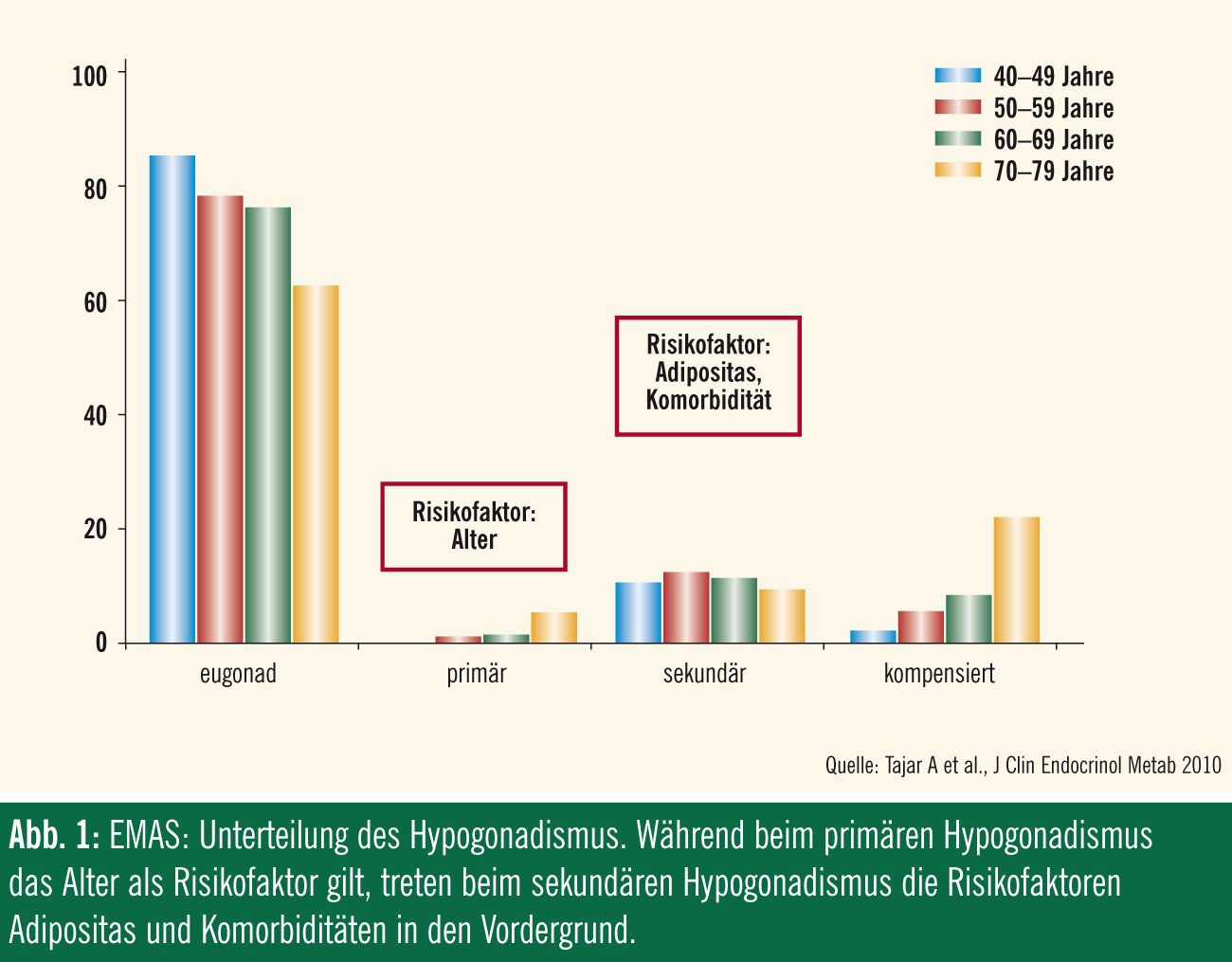
Hypogonadismus wird unterteilt in primär (niedriges T, erhöhtes LH), sekundär (niedriges T, normales LH) und kompensiert (normales T, erhöhtes LH) und mit 2%, 11,8% und 9,5% der oben angeführten Population ausgewiesen. Die primäre Form ist vor allem altersassoziiert, die sekundäre Form auf erhöhten BMI und Komorbiditäten zurückzuführen (Abb. 1). Somit gibt es nicht nur erstmals Prävalenzdaten, sondern auch erneut einen konkreten Hinweis auf die Rolle des Lebensstils in der Genese des LOH.
Aus den beiden Auswertungen kann der Schluss gezogen werden, dass die Symptome des LOH nach wie vor schwierig zu vereinheitlichen sind, am ehesten jedoch das Sexualleben betreffen. Außerdem sollte wieder vermehrt Augenmerk auf die Konstellation von Testosteron, freiem Testosteron in Verhältnis zur Hypophyse und auf die Komorbidität des alternden Mannes gelegt werden.
Sinnhafte Bestimmung von freiem Testosteron
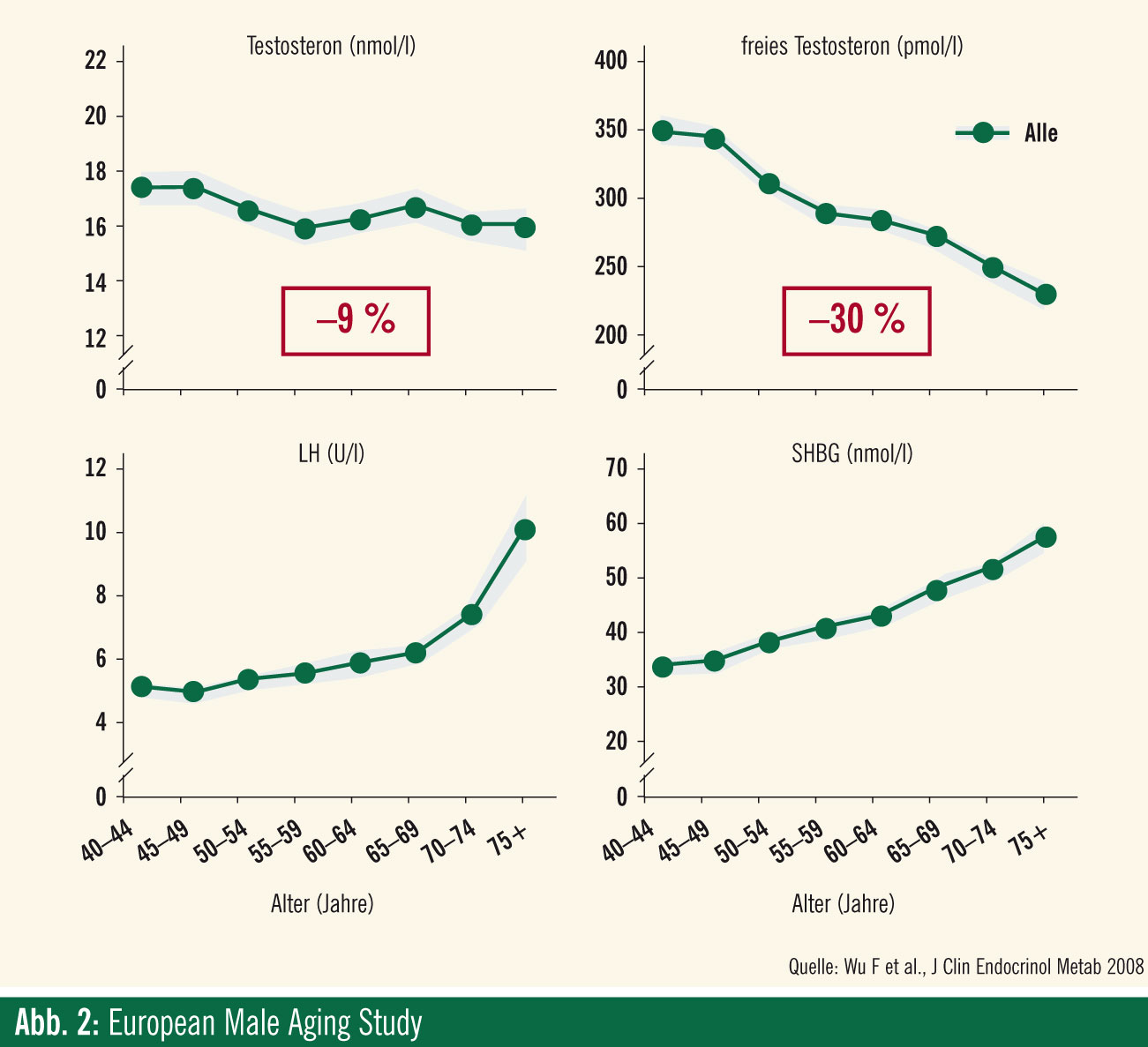
Als wichtige Einsicht der EMAS in den Verlauf der Entwicklung des LOH ist auch eine Publikation aus dem Jahr 2008 zu erwähnen (“Hypothalamic-pituitary-testicular axis disruptions in older men are differentially linked to age and modifiable risk factors: the European Male Aging Study”. Wu F et al., JCEM 2008). Hier wurde eine Abnahme der Gesamttestosteronspiegel über 4 Dekaden (40-79 Jahre) nur mit 9% ausgewiesen, während die Spiegel an SHBG signifikant anstiegen und daraus folgend jene von freiem Testosteron um etwa 30% abnahmen (Abb. 2). Dies steht in gewisser Weise gegen das Modell des LOH, das ursprünglich von einem Abfall der Testosteronproduktion auf gonadaler Ebene ausgeht. Dafür bestätigt es die Sinnhaftigkeit der Bestimmung von freiem Testosteron. Interessant erscheint auch, dass in der Analyse aus dem Jahr 2010 (JCEM) etwa 14% als hypogonadal beschrieben wurden, ein Faktum, dass bei dem geringen Absinken von Gesamttestosteron dafür spricht, dass viele Probanden bereits unter 40 niedrige Testosteronspiegel haben oder zumindest sehr nah am unteren Limit sind.
Tromsø-Studie: Während die Auswertungen der EMAS darauf abzielen, den natürlichen Verlauf und die Symptomatik des LOH zu evaluieren, sind die Auswertungen der im folgenden angeführten Tromsø-Studie auf die möglichen Langzeitauswirkungen niedriger Testosteronspiegel konzentriert: so wurden in einer ersten Analyse (“Endogeneous sex hormones and the prospective association with cardiovascular disease and mortality in men: the Tromsø Study”. Vikan et al., Europ J Endocrinol 2009) aus dieser prospektiven populationsbasierten Kohortenstudie 1.568 Männer über zumindest 10 Jahre bezüglich kardivaskulärerund Gesamtmortalität ausgewertet. Als einzig auffälliges Ergebnis zeigte sich, dass Männer mit einem freien Testosteron in der untersten Quartile zur Baseline ein um 24% erhöhte Gesamtmortalitätsrisiko hatten als Männer mit normalen oder hohen Werten. Bezüglich der kardiovaskulären Sterblichkeit oder bezüglich des Gesamttestosteronspiegels zeigten sich keine Signifikanzen. Während die Erkenntnisse dieser Auswertung schwierig zu interpretieren sind, gibt es grundsätzlich 2 Erklärungsmöglichkeiten:
-
SHBG ist ein Indikator für einen reduzierte Gesundheit, oder
-
weniger verfügbares Testosteron stellt ein Gesundheitsrisiko per se dar.
In einer weiteren Auswertung dieser Kohortenstudie (“Low testosterone and sex hormone-binding globulin levels and high estardiol levels are independent predictors of type 2 diabetes in men.” Vikan et al., Europ J Endocrinol 2010) zeigte sich kein signifikant geringeres Risiko für die Neuinzidenz von Diabetes mellitus bei höheren Baseline-Testosteronwerten, wenn zusätzlich zu Standardparametern auch der BMI in die multivariate Analyse einfloss. Dafür waren primär hohe Estradiol-Werte mit dem späteren Diabetesrisiko positiv korreliert. Der Link zwischen Testosteron und Diabetesrisiko war daher letztlich durch Adipositas zu erklären.
Take-Home-MessageDie Symptomatik, die mit niedrigen Testosteronwerten assoziiert ist, erscheint nach wie vor umstritten, speziell die Assoziation zu erektilen Dysfunktion bleibt vage. |
Priv.-Doz. Dr. Anton Ponholzer
FA für Urologie und Andrologie, Abteilung für Urologie und Andrologie, KH der Barmherzigen Brüder Wien






















































































