ABDA definiert Medikationsmanagement
Niedrige Therapietreue und unerwünschte Arzneimittelereignisse durch Polypharmazie können zu Therapieversagen, Krankenhausaufenthalten und ambulanten Zusatzkosten führen. Internationale Studien zeigen, dass 3–9 % aller Krankenhauseinweisungen arzneimittelbezogen sind, mehr als die Hälfte werden als vermeidbar eingestuft. „Vermeidbare Probleme resultieren meist nicht aus individuellem Fehlverhalten, sondern aus suboptimalen Abläufen im gesamten Medikationsprozess“, schildert Kiefer. Deshalb wollen Deutschlands Apotheker künftig mehr Verantwortung für die Arzneimitteltherapie übernehmen. Anlässlich einer Pressekonferenz wurde ein Grundsatzpapier präsentiert, das die apothekerlichen Tätigkeiten im Rahmen einer Medikationsanalyse und eines Medikationsmanagements detailliert beschreibt. „Bisher herrschte ein Chaos der Definitionen. Damit ist jetzt Schluss“, so Kiefer.
Was ist Medikationsanalyse?
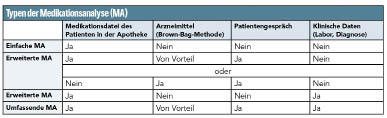
Gemäß dem Grundsatzpapier ist „eine Medikationsanalyse eine strukturierte Analyse der aktuellen Gesamtmedikation eines Patienten“. Ziele sind die Erhöhung der Effektivität der Arzneimitteltherapie und die Minimierung von Arzneimittelrisiken. Die Medikationsanalyse umfasst 4 Typen (siehe Tabelle) und 4 Hauptschritte:
1. Identifikation von Datenquellen und Zusammentragen der Informationen, bspw. aus der Medikationsdatei des Patienten in der öffentlichen Apotheke, der Patientenakte im Krankenhaus, beim Arzt bzw. im Alten- und Pflegeheim, Arztbriefe, Daten der Krankenkasse sowie aus dem Medikationsplan des Patienten
2. Evaluation und Dokumentation von manifesten und potenziellen arzneimittelbezogenen Problemen (ABP), um eine maximale Sicherheit, Qualität und Effektivität der Medikationsanalyse zu gewährleisten.
3. Erarbeitung möglicher Lösungen sowie
4. Vereinbarung von Maßnahmen gemeinsam mit dem Patienten und gegebenenfalls mit dem/den behandelnden Arzt/Ärzten.
Der Patient erhält nach der Medikationsanalyse einen Medikationsplan, ein standardisiertes ausdruckbares Dokument, das ihm eine korrekte Einnahme bzw. Anwendung seiner Arzneimittel einschließlich der Selbstmedikation ermöglicht.
Was ist Medikationsmanagement?
Das Medikationsmanagement baut auf die Medikationsanalyse auf (siehe Grafik) und bedeutet eine kontinuierliche Betreuung eines Patienten. Ziele sind die fortlaufende und nachhaltige Erhöhung der Effektivität der Arzneimitteltherapie, die fortlaufende und nachhaltige Minimierung von Arzneimittelrisiken und eine langfristige Förderung der Therapie- und Einnahmetreue. Der Medikationsplan muss patientenindividuell aktualisiert werden, bei Bedarf ist ein Wiederholen der Medikationsanalyse erforderlich.
Konkret werden
1. vereinbarte Maßnahmen zu detektierten arzneimittelbezogenen Problemen (ABP) und deren Ergebnisse nachverfolgt und gegebenenfalls angepasst.
2. Weiters können neu auftretende manifeste oder potenzielle ABP (z. B. bei Neuverordnungen oder OTC-Arzneimitteln) erkannt, gelöst oder vermieden werden.
Zielgruppe des Medikationsmanagements sind Patienten, die ein erhöhtes Risiko für ABP aufweisen:
Interdisziplinäre Zusammenarbeit erforderlich
Die bisher gültige Apothekenbetriebsordnung sah eine Exklusivität des Medikationsmanagements für Apotheker vor. Neu ist nun, dass die Aufgaben von verschiedenen Gesundheitsberufen und teils gemeinsam erfüllt werden sollen. Zum Beispiel liegen beim Medication Appropriateness Index (MAI) – ein standardisiertes Tool für die Medikationsanalyse – einige Tätigkeiten im ärztlichen Zuständigkeitsbereich (z. B. Fragen zu Indikationen oder zur Therapiedauer), andere sind vom Apotheker zu erfüllen (z. B. Arzneimittelanwendung) und einige sind gemeinsam zu bearbeiten (z. B. Förderung der Therapie- und Einnahmetreue). Dazu ABDA-Präsident Friedemann Schmidt: „Konsequentes Medikationsmanagement braucht die Zusammenarbeit von Arzt und Apotheker, schließlich liegt die Therapiehoheit beim Arzt. Wir wollen diese Zusammenarbeit und punktuell existiert sie auch heute schon. Was aber für eine bessere Patientenversorgung fehlt, ist eine systematische, flächendeckende und durch die pharmazeutischen und ärztlichen Berufsverbände verbindlich vereinbarte Kooperation auf der Basis klarer Regeln.“ Wünschenswert wären die Etablierung einer gemeinsamen, standardisierten Kommunikationsform zwischen Arzt und Apotheker, einer neuen Sicherheitskultur und eines Fehlermanagements ohne Schuldzuweisungen („no blame culture“).
Der weitere Fahrplan
„Die Zeit der Modellprojekte muss irgendwann zu Ende gehen. Wir müssen Nägel mit Köpfen machen“, fordert ABDA-Präsident Schmidt von seinen Kollegen. Ab sofort werden die Definitionen des Grundsatzpapiers bekannt gemacht und bis Ende 2014 wird eine Leitlinie zur Medikationsanalyse sowie eine „Zertifikatsfortbildung“ erstellt. Auch hinsichtlich der Honorierung finden sich im Grundsatzpapier klare Worte: „Durch die öffentliche Apotheke sollten Medikationsanalyse und -management aufgrund des Ressourcenbedarfs nur als adäquat honorierte Dienstleistung (…) erbracht werden.“
Dr. Andreas Kiefer Präsident der deutschen Bundesapothekerkammer