Topische Therapie
In Bezug auf die leichte und mittelschwere Akne ist die topische Therapie nach wie vor als Erstlinientherapie zu betrachten. Für die topische Behandlung von Akne wurde in den USA 2020 ein Präparat unter dem Namen Clascoteron 1%-Creme bei Patient:innen ab 12 Jahren zugelassen. Ein Zulassungsantrag bei der EMA wurde eingereicht. Clascoteron-Creme ist eine antiandrogen wirksame Creme mit neuem Wirkmechanismus, ohne systemische Nebenwirkung nach kutaner Applikation. In Europa ist seit Sommer 2020 Trifaroten, eine neue topische Arznei aus der Gruppe der Retinoide, erhältlich. Trifaroten ist ein chemisch stabiles Terphenylsäure-Derivat mit retinoidähnlicher Wirkung und bindet selektiv an den Retinsäurerezeptor.
Verschiedene, vorwiegend kombinierte topische Produkte sind je nach Ländern erhältlich und sollten bevorzugt verordnet werden: Benzoylperoxid, Azelainsäure, Adapalen und idealerweise Kombinationen der genannten Inhaltsstoffe. Die meisten Studien zu den topischen Aknetherapien wurden über einen Zeitraum von 12 bis 16 Wochen durchgeführt und zeigten eine maximale Reduktion der Akne um 80 %. Zur Anwendung der topischen Therapie über Monate (bis Jahre) gibt es keine evidenzbasierten Daten.
Systemische Antibiotika
Tetrazykline und hier vor allem Lymezyklin (300 mg/Tag) und Doxyzyklin (100 mg oder 50 mg/Tag) sind seit 12 Jahren in den deutschen Leitlinien zur Therapie der mittelschweren Akne empfohlen. Zugelassen sind Tetrazykline und Erythromycin. Andere geeignete Präparate, die den Ausführungsgang des Talgdrüsenfollikels erreichen, sind Makrolide, Clindamycin und Chinolone.
Die empfohlene Behandlungsdauer: mindestens 1 Monat, maximal 3 Monate. In Bezug auf die Wirksamkeit konnte kein Unterschied zwischen den unterschiedlichen Antibiotika festgestellt werden, wobei die durchgeführten Studien zum Teil deutliche Mängel aufwiesen. Die häufigsten Nebenwirkungen des Doxyzyklins sind Phototoxizität (UV-A und UV-B), gastrointestinale Nebenwirkungen und vaginale Candidiasis.
Das Nebenwirkungsspektrum von Lymezyklin entspricht dem des Doxyzyklins, es hat aber den Vorteil, keine Phototoxizität zu haben. Das Exanthem ist sehr heterogen, ebenso die Schwere des Exanthems. Das Auftreten hängt von verschiedenen Faktoren ab, wie z. B. Dicke der Haut, Konzentration des Antibiotikums in der Haut, Hauttyp etc. Tetrazykline dürfen nicht mit Isotretinoin kombiniert werden (erhöhter Hirndruck), die vorgeschlagenen Intervalle zwischen den beiden Therapien variieren stark: zwischen 1 Tag und 4 Wochen. In der Regel reichen 2 Wochen Pause. Die Kombination von oralen Tetrazyklinen mit topischer Aknetherapie potenziert die Wirkung um ein Vielfaches. Eine ältere, aber profunde Metaanalyse zeigt anschaulich die Effektivität oraler Kontrazeptiva im Vergleich zu systemischer antibiotischer Aknetherapie. Nach 3 Monaten Therapie zeigten die mit Antibiotika behandelten Frauen bessere Wirkung, jedoch war nach 6 Monaten Therapie kein Unterschied in der Effektivität zwischen oralen Kontrazeptiva und systemischer Antibiose festzustellen.
Schwere Akne
In der Therapie der schweren Akne, Acne conglobata oder nodulocystica oder jener Formen, die zu Vernarbung führen, ist Isotretinoin die leitlinienkonforme Therapie der Wahl. In Zusammenschau mit allen publizierten Daten erscheint die Dosis von 0,5 mg/kg eine ausreichende Dosierung zu sein, die bei schwerer Acne conglobata auf 1,0 mg/kg erhöht werden kann. Eine empfohlene kumulative Dosis erscheint in den europäischen Leitlinien nicht mehr als relevant, und es wird empfohlen, diese durch eine Behandlungsdauer von 6 Monaten zu ersetzen. Bei inadäquatem Ansprechen oder Rezidiven kann die Dauer problemlos verlängert werden.
Mittlerweile zeigen mehrere Studien, dass es nur bei einem geringen Teil der untersuchten Patient:innen zu Grad-I-Veränderungen der Leberparameter und minimalen Blutbildveränderungen kommt, sodass monatliche Laborkontrollen unter Standardtherapie nicht notwendig erscheinen. Empfohlen werden eine Untersuchung bei Start der Isotretinoin-Therapie und eine zweite im Monat 2, nachdem die volle Dosis erreicht wurde. Ohne Auffälligkeiten und ohne andere Komorbiditäten/Risiken scheint ein weiteres Monitoring nicht angezeigt. Eine Erhöhung der Kreatinkinase (CK) unter Isotretinoin-Therapie kann vorkommen und ist zumeist asymptomatisch. In Fällen mit stetig steigender CK und sehr hohen CK-Werten wird zu einem 2-wöchentlichen Monitoring-Intervall geraten, und es wird empfohlen, anstrengende körperliche Aktivität zu vermeiden. Bei anhaltender Symptomatik und anhaltenden Myalgien ist zusätzlich zur Blutabnahme auch eine Urinanalyse (Myoglobinurie) angeraten. Nach EMA-Berichten ist der Zusammenhang zwischen psychiatrischen Erkrankungen, Depression und Isotretinoin-Therapie selten, jedoch möglich. Depressive Patient:innen sollten unter Therapie strenger kontrolliert werden.
Die EMA hat sich gegen eine Isotretinoin-Verschreibung unter 12 Jahren ausgesprochen. Zahlreiche Studien wurden mit Kindern > 12 Jahre durchgeführt, und auch wenn eine schwere Akne < 12 Jahren auftritt, ist diese zumeist nicht vernarbend und tief und benötigt in der Regel keine Behandlung durch Isotretinoin. Einige Fallberichte konnten Veränderungen der Epiphysenfugen und teils schmerzhafte Knorpelauflagerungen im Kniegelenk unter Isotretinoin-Therapie bei Kindern < 18 Jahren zeigen.
Acne fulminans
Die sehr seltene Erkrankung (ca. 1–2 %) tritt vorwiegend bei sehr jungen hellhäutigen Männern (Alter 13–22 Jahre) auf, und eine rasche systemische Prednisolon-/Methylprednisolon-Therapie ist indiziert. Isotretinoineinnahme kann kurzfristig (2 Wochen) pausiert und dann langsam wieder begonnen werden. In der Regel kommt es bei 65 % der Patient:innen zu einer markanten Abheilung nach einem Monat, unter Kombinationstherapie ist zumeist eine Abheilung nach 6 Monaten zu erwarten. Praxisnah und gut zu etablieren ist die Einteilung der Acne fulminans (AF) in die 4 Subtypen:
- AF mit systemischen Symptomen
- AF ohne systemische Symptome
- isotretinoininduzierte AF mit systemischen Symptomen
- isotretinoininduzierte AF ohne systemische Symptome
Die Abbildung zeigt die typische Klinik einer AF nach einer einwöchigen Therapie mit Methylprednisolon 50 mg/Tag.
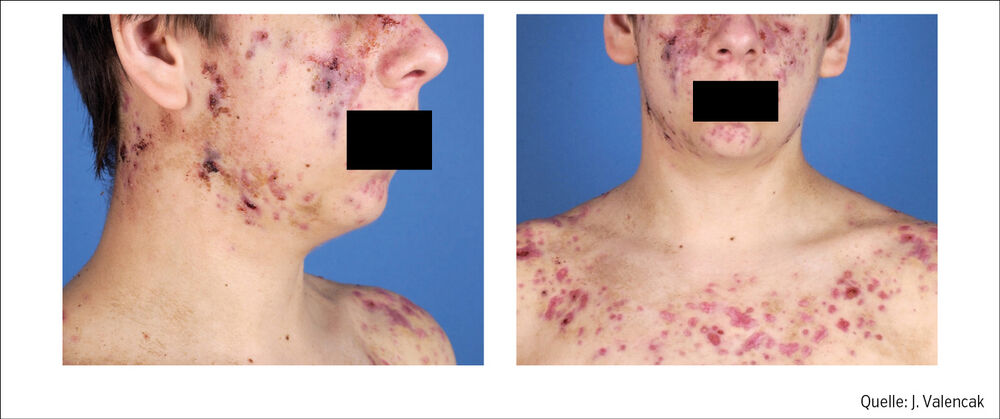
Abb.: 16-Jähriger mit Acne fulminans nach einer Woche Therapie mit 50 mg Methylprednisolon/Tag und Isotretinoin 10 mg/Tag
Steigerung der Adhärenz
Da es sogar bei den starken medikamentösen Therapien einige Wochen dauern kann, bis sich die Haut sichtlich verbessert, ist es wichtig, die Betroffenen im Vorfeld darüber aufzuklären. Auf diese Weise kann verhindert werden, dass Patient:innen unrealistische Erwartungen entwickeln, was schnell zu Enttäuschung und Frustration führen und in fehlender Adhärenz beziehungsweise Unregelmäßigkeiten in der Behandlung resultieren kann. Eine offene Kommunikation führt zu mehr Geduld bei den Patient:innen und zu einem besseren Therapie-Outcome.























































































