Das kleine Einmaleins der Labormedizin
Die Beurteilung des gesamten Blutbildes stellt einen essenziellen Eckpfeiler in der Labordiagnostik dar.
Erythrozyten
Die Anämie ist nach den Kriterien der WHO für Männer, Frauen und Schwangere mit den Hämoglobin-Grenzwerten < 13 g/dl, < 12 g/dl und < 11 g/dl definiert. Die absolute Zahl der Erythrozyten wird dabei nicht berücksichtigt.
Interessant ist, dass der Hämoglobingehalt einer Probe von Messung zu Messung nur sehr geringen Schwankungen unterliegt und eine Abweichung von mehreren Prozent auf einen präanalytischen Fehler hinweist. Als Plausibilitätskontrolle kann man überschlagsmäßig die Dreierregel anwenden: die Erythrozytenzahl in Millionen pro Mikroliter × 3 sollte annähernd dem Hämoglobinwert in g/dl entsprechen, der Hämoglobinwert × 3 sollte annähernd dem Hämatokritwert in % entsprechen. Der Hämatokrit wird zwar meist in l/l angegeben, kann aber durch Multiplikation × 100 leicht in % umgerechnet werden.
Die häufigste Form der Anämie ist die Eisenmangelanämie – sie ist meist mikrozytär und hypochrom (MCV sowie MCH niedriger). Die Diagnose wird durch einen verminderten Ferritinwert bestätigt. Ein normaler bzw. erhöhter Ferritinwert schließt eine Eisenmangelanämie jedoch nicht aus. Ferritin ist ein Akute-Phase-Protein und kann beispielsweise im Rahmen von entzündlichen Erkrankungen erhöht sein. Daher sollte ergänzend der CRP-Wert und die Blutsenkungsgeschwindigkeit (BSG) bestimmt werden. Der lösliche Transferrinrezeptor kann in diesem Fall weiterhelfen, da er bei Eisenmangelanämien in der Regel erhöht ist.
Eine weitere Form der mikrozytären Anämie ist das meist in heterozygoter Form vorliegende Thalassämie-Syndrom. Es finden sich erhöhte Erythrozytenzahlen, verbunden mit gesenktem MCV; Ferritin und löslicher Transferrinrezeptor sind meist normal. Der sogenannte „Mentzer-Index“ kann hier einen Anhaltspunkt liefern und orientierend zwischen einer Eisenmangelanämie und einem Thalassämie-Syndrom unterscheiden. Er berechnet sich aus MCV (in fl) geteilt durch die Erythrozytenzahl (in Millionen pro Mikroliter). Mentzer-Index-Werte größer 13 sprechen für eine Eisenmangelanämie, Werte kleiner 13 für ein Thalassämie-Syndrom.
Bei einer Anämie im Rahmen chronischer Erkrankungen („anaemia of chronic disease“, ACD) kommt es durch die inflammatorische Ausschüttung von Zytokinen zu einer Störung bei der Synthese von Erythrozyten. Die ACD kann ein leicht vermindertes MCV und MCH aufweisen. Der Eisenwert ist oft vermindert, Ferritin ist als Akute-Phase-Protein wie die BSG und das CRP erhöht. Der lösliche Transferrinrezeptor ist in der Regel normal.
Makrozytäre Anämien (MCV erhöht) werden am häufigsten durch einen Vitamin-B12– bzw. Folsäuremangel verursacht. Ein Vitamin-B12-Mangel kann ernährungsbedingt (bei vegetarischer oder veganer Diät) oder Ausdruck einer Malabsorption oder einer perniziösen Anämie sein. Dabei kommt es im Magen zu einer gestörten „Intrinsic factor“-Produktion aufgrund der Anwesenheit von Autoantikörpern. Alkoholismus und Zöliakie sind häufige Ursachen für einen Folsäuremangel. Dabei ist zu beachten, dass ein Folsäuremangel in weiterer Folge auch zu einem Vitamin-B12-Mangel führen kann. In diesem Fall ist die alleinige Substitution von Vitamin B12 nicht ausreichend, daher ist eine kombinierte Gabe von Vitamin B12 und Folsäure empfehlenswert.
Die MCHC (mittlere korpuskuläre Hämoglobinkonzentration) ist ein errechneter Wert und beschreibt die Konzentration des Hämoglobins in den Erythrozyten. Da MCHC ein sehr stabiler Wert ist und bis auf seltene Ausnahmen (z. B. Verminderung bei schwerer Eisenmangelanämie, Erhöhung bei hereditärer Sphärozytose) kaum Veränderungen zeigt, kann das MCHC als Plausibilitätskontrolle für die Messung verwendet werden. Falsch hohe MCHC-Werte können bei Vorhandensein von Kälteagglutininen vorliegen; diese Werte normalisieren sich jedoch nach Anwärmen der Blutprobe auf 37 Grad Celsius im Labor.
Leukozytose
Absolute Verminderungen der Zellzahl von zwei unterschiedlichen Zellreihen können Hinweise auf eine Erkrankung des Knochenmarks sein und sollten kontrolliert bzw. weiter abgeklärt werden.
Bei Beurteilung von Leukozytosen ist neben der absoluten Zellzahl auch das Alter des Patienten wichtig. Lymphatische Leukozytosen bei Patienten über 50 Jahre sind meist klonal bedingt. Dabei kann eine absolute Erhöhung der Lymphozytenzahl über 5.000 pro Mikroliter zumindest auf eine Erkrankung des lymphatischen Systems hinweisen und sollte im Verlauf beobachtet werden.
Bei der Beurteilung des Differenzialblutbildes sollte in erster Linie auf die absoluten Zahlen geachtet werden.
Thrombozytose
Thrombozytosen treten oft (sekundär) als Folge einer Anämie in Erscheinung. Ursächlich ist hier eine kompensatorische Steigerung der Erythropoese, die sich auch auf eine gesteigerte Proliferation der Blutplättchen auswirkt. Daneben können auch Entzündungen oder Operationen als Ursache einer reaktiven (sekundären) Thrombozytose vorkommen.
Bei andauernden sehr hohen Plättchenzahlen von über 800.000 pro Mikroliter kann als Ursache eine myeloproliferative Neoplasie wie z. B. eine Polycythaemia vera oder eine essenzielle Thrombozythämie als Ursache vorliegen.
Thrombozytosen sind oft in weiterer Folge auch mit einer Hyperkaliämie verbunden. Bei dieser (Pseudo-)Hyperkaliämie wird Kalium während der physiologischen Gerinnung in vitro (im Probenröhrchen) aus den Plättchen in das Serum freigesetzt.
Gamma-GT
Eine Erhöhung der Gamma-GT (GGT) ist ein empfindlicher Marker vor allem für Zellschäden des Leberparenchyms. Zusammen mit AST, ALT (GOT, GPT) und der alkalischen Phosphatase (AP) zählt sie zu den wichtigsten Markern in der Labordiagnostik von Lebererkrankungen. Die isolierte Erhöhung der GGT stellt immer wieder Probleme in der Abklärung dar. Als Differenzialdiagnose sollte primär an eine vermehrte Synthese bzw. Induktion durch Medikamente wie Kontrazeptiva, Antiepileptika oder auch Alkohol gedacht werden. Nach Absetzen bzw. Karenz sind die Werte nach 2 bis 4 Wochen in der Regel wieder rückläufig.
Seltenere Ursachen wie eine primär biliäre Zirrhose können durch Bestimmung antimitochondrialer Antikörper (AMA) diagnostiziert werden. Auch eine Zöliakie, die sich durch die Bestimmung der Transglutaminase bzw. Gliadinantikörper ausschließen lässt, führt oft zu isoliert erhöhten GGT-Werten. Weiters kann eine isolierte GGT-Erhöhung durch einen Alpha-1-Antitrypsin-Mangel oder im Rahmen von Morbus Wilson (Diagnose mittels Coeruloplasmin-Bestimmung und Kupferausscheidung im Harn) bedingt sein.
Kreatinin
Kreatinin ist ein physiologisch vorkommendes Stoffwechselprodukt, das in der Muskulatur entsteht. Da es sehr gleichmäßig anfällt und renal eliminiert wird, ist es ein bevorzugter Marker zur Überwachung der Nierenfunktion. Weil die Menge des anfallenden Kreatinins direkt von der individuell vorhandenen Muskelmasse abhängt, haben muskulöse Menschen höhere Kreatininwerte. Umgekehrt kann z. B. bei älteren muskelschwachen Personen bereits eine eingeschränkte Nierenfunktion vorliegen, obwohl sich das Kreatinin i
m Serum noch im Normbereich befindet. Dieses Wissen ist für die Anpassung von Medikamenten bedeutsam, die bei eingeschränkter Nierenfunktion nicht oder nur dosisreduziert gegeben werden dürfen.
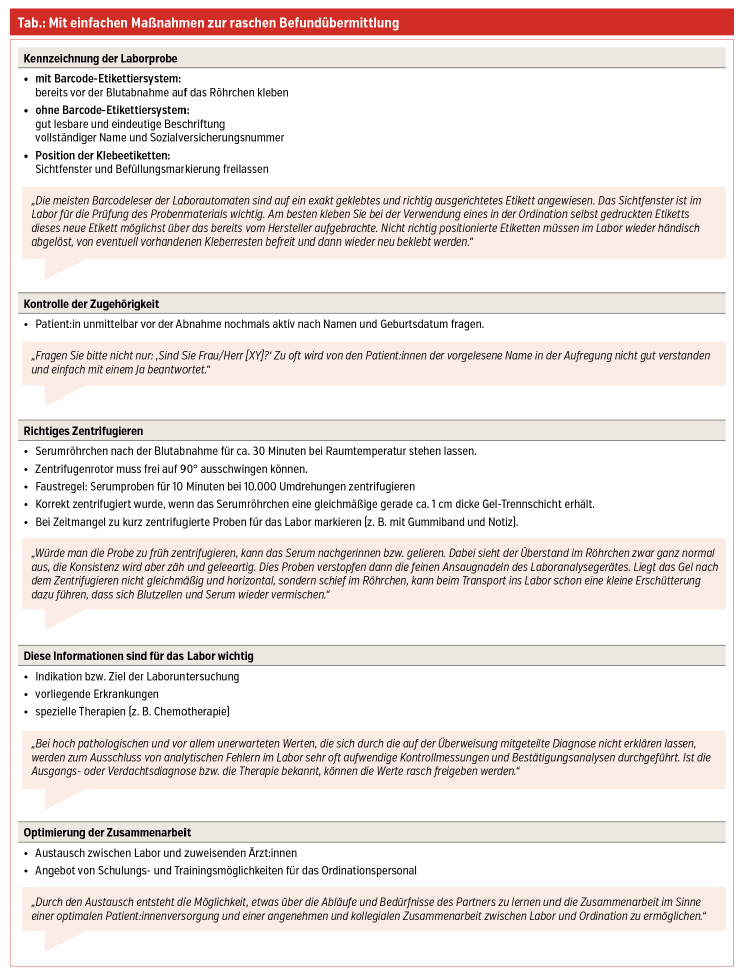
Tipps für Maßnahmen, die zu einer sicheren und reibungslose Analyse im Labor beitragen und somit die Fertigstellung der Befunde beschleunigen, finden Sie in der Tabelle.
Wissenswertes für die Praxis
- Absolute Verminderungen der Zellzahl von zwei oder drei Zellreihen können Hinweise auf eine Erkrankung des Knochenmarks sein und sollten kontrolliert bzw. weiter abgeklärt werden.
- Die isolierte Erhöhung der GGT stellt immer wieder Probleme in der Abklärung dar. Zumeist ist sie exogen toxisch bedingt. Aber auch seltene Ursachen wie eine Zöliakie sollten berücksichtigt werden.
- Ein Vitamin-B12-Mangel tritt nicht selten bei vegetarischer oder veganer Diät auf.