Kooperation von Arzt und Pflege: Grundkonzepte im Management von Patienten mit chronischen Wunden
Patienten mit chronischen Wunden sind in der Praxis des niedergelassenen Arztes eine große Herausforderung. Es handelt sich hierbei um ein komplexes und zeitaufwendiges Patientenklientel. Notwendig sind eine breitgefächerte Anamnese, eine umfangreiche Diagnostik, eine sorgfältige Wunddokumentation, eine adäquate lokale Wundtherapie sowie der stadiengerechte Einsatz von Wundauflagen. Darüber hinaus ist die Evaluierung des Patientenumfeldes von großer Bedeutung. Den Patienten mangelt es oft an der Möglichkeit (alleinstehende Patienten) oder Akzeptanz für regelmäßige Verbandswechsel, weshalb die Organisation eines mobilen Pflegedienstes von enormer Wichtigkeit ist.
Eine regelmäßige Reevaluierung der Wunde ist erforderlich, um einen Therapieerfolg zu verzeichnen oder andernfalls das Therapieregime ändern zu können. Ebenso wichtig ist aber auch eine (Rezidiv-)Prophylaxe, um das (Wieder-)Auftreten einer Wunde zu verhindern.
Ärztliches Wundmanagement
Im Mittelpunkt steht der Patient, aber auch sein Umfeld. Dieses miteinzubeziehen ist von großer Wichtigkeit, da die auslösende Ursache – Bagatellverletzung, ausgeprägteres Trauma, spontane Entstehung aus einer nichttraumatischen Hautläsion – oft erst unter Befragung der nahestehenden Personen zuverlässig eruierbar ist, gefolgt von einer umfassenden Anamnese zu Systemerkrankungen, Neuropathie, Tumoren, Diabetes, Hypertonie, Gefäßerkrankungen (arterielle, venöse, lymphangiologische).
Ursachenabklärung
Bei der Statuserhebung kann die Lokalisation der Wunde ebenso zur Ursachenfindung beitragen. Mediale, malleolär angesiedelte Ulzera können eine chronisch venöse Insuffizienz als Ursache haben. Oberflächliche Gamaschenulzera am Unterschenkel können lymphangiogen verursacht sein. Plantare Läsionen sprechen am ehesten für eine neuropathische Genese. Bizarr begrenzte, in Ruhe schmerzhafte Geschwüre am Unterschenkel können Zeichen für eine Vaskulitis oder ein Pyoderma gangraenosum sein, das als Begleiterscheinung rheumatologischer und myeloproliferativer Grunderkrankungen oder chronischer Infektionskrankheiten auftreten kann. Die Kombination mehrerer Störungen des Gefäßsystems macht die ätiologische Zuordnung der Heilungsstörung jedoch zu einer Herausforderung. Die Erhebung des Gefäßstatus stellt einen zentralen Punkt dar, da sich bei fehlenden peripheren Pulsen eine weitere angiologische Abklärung anschließen muss. Durch revaskularisierende Interventionen mit Perfusionsverbesserung bessert sich die Heilungschance.
Laborparameter können Entzündungen, hämatologische und rheumatologisch-vaskulitische Systemerkrankungen zeigen. Bei allen Wunden, deren Genese nicht eindeutig zuzuordnen ist oder die unter Therapie nicht abheilen, ergibt sich die Indikation für eine Hautbiopsie.
Wundbeschreibung
Die Beschreibung einer Wunde sollte folgende Aspekte beinhalten und auch dokumentiert werden: Lokalisation, Ausdehnung, Tiefe, Beläge, Granulation, Exsudation, Geruch sowie Beschaffenheit des Wundrandes und der Haut in der Wundumgebung. Eine Schweregradeinteilung der Wunde sollte ebenso dokumentiert werden. Hierzu steht für jede Entität eine entsprechende Klassifikation zur Verfügung.
Bei in die Tiefe reichenden Wunden muss eine Knocheninfektion (Osteomyelitis) mittels Bildgebung (Röntgen, CT, MRT) ausgeschlossen werden. Um eine etwaige notwendige Antibiose gezielt einsetzen zu können, muss vor Therapiebeginn ein Abstrich zur mikrobiologischen Austestung abgenommen werden.
Adäquate Wundversorgung
Der Ursachenklärung schließt sich eine adäquate Wundversorgung an. Es gibt verschiedene Arten der Wundreinigung (chirurgisch, mechanisch, enzymatisch, autolytisch, biochirurgisch, osmotisch), die mit einer antiseptischen Wundbehandlung kombiniert wird. Zu unterscheiden ist die aktive periodische Wundreinigung (gezielte wiederkehrende mechanische Wundreinigung im Rahmen des Verbandwechsels, das heißt: avitales Gewebe entfernen, ohne intaktes zu beschädigen) von der passiven periodischen Wundreinigung (beabsichtigter fortlaufender Reinigungsprozess ohne Zerstörung intakten Granulationsgewebes, findet unterhalb des Sekundärverbandes statt, zum Beispiel autolytische und enzymatische Wundreinigung). Das chirurgische Wunddébridement in den Händen des Fachmanns stellt die effizienteste, schnellste sowie auch gründlichste initiale Reinigung einer Wunde dar. Hierdurch wird die Dauer der Wundheilung stark verkürzt.
Die weitere Behandlung besteht in der Auswahl der richtigen Wundauflage, die den Feuchtigkeitshaushalt der Wunde positiv beeinflusst. Wundauflagen haben unterschiedliche Fähigkeiten, überschüssige Feuchtigkeit aus der Wunde aufzunehmen sowie die Wunde feuchtzuhalten oder ein Verkleben mit dem Verband zu verhindern.
Der Verbandswechsel ist oft aufwendig und wird von den Patienten teilweise auch als schmerzhaft erlebt. Eine adäquate Schmerztherapie ist daher unabdingbarer Bestandteil einer umfassenden Wundtherapie. Der Schutz des Wundrandes vor Mazeration durch abfließendes Exsudat muss ebenso beachtet werden.
Pflegerisches Wundmanagement
Nichtheilende Wunden sind also ein erhebliches Problem im Gesundheitswesen. Es wird geschätzt, dass in den Industrieländern 1–1,5 % der Bevölkerung eine chronische Wunde aufweisen und dass in Europa 2–4 % der gesamten Gesundheitsausgaben für Wundversorgung verwendet werden. Man vermutet, dass in Europa aktuell etwa 70–90 % der Wundversorgung in der Gemeinde durchgeführt werden, wobei der Großteil dieser Versorgung von Pflegepersonen durchgeführt wird. Mindestens 50 % der medizinischen Grundversorgung wird für die Wundversorgung verwendet, laut einer Studie aus Irland liegt diese Zahl sogar bei 68 %.1
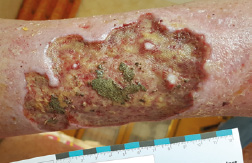
Abb. 1: Ulcus cruris mixtum rechter Unterschenkel lateral bei MRSA-Infektion
(ausgeprägter Belag mit nekrotischen Anteilen und Resten von silberhaltigem Verband, scharf abgegrenzte Wundränder, leicht blutender Wundgrund, kein Geruch, mäßige Exsudation)
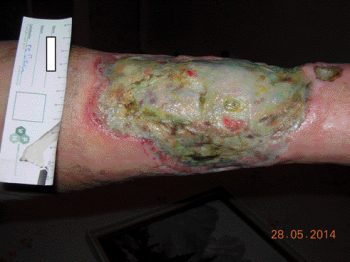
Abb. 2: Ulcus cruris venosum rechter Unterschenkel
(schwere Pseudomonasinfektion mit grün fluoreszierendem planktonischem Belag mit nekrotischen Anteilen, übelriechender Geruch, starke Exsudation, kein Schmerz)
Multiprofessionelle Zusammenarbeit
Eine erfolgreiche Wundbehandlung benötigt dementsprechend eine multiprofessionelle Vorgangsweise. Die Zielsetzung des pflegerischen Wundmanagements ist es, eine hochwertige pflegerische Versorgung zu gewährleisten, die das individuelle Krankheitsverständnis berücksichtigt, die Lebensqualität fördert, die Wundheilung unterstützt und die Rezidivbildung von Wunden vermeidet.
Alltagsorientierte Maßnahmen. Chronische Wunden sind häufig Symptome einer chronischen Krankheit, die maßgeblich den Alltag der betroffenen Person beeinflussen. Sie führen, insbesondere durch Schmerzen, Einschränkungen der Mobilität, Wundexsudat und -geruch, zu erheblichen Beeinträchtigungen der Lebensqualität und verursachen dadurch nicht nur Leid, sondern auch hohe Kosten. Durch Anleitung und Beratung der Betroffenen und ihrer Angehörigen zu alltagsorientierten Maßnahmen im Umgang mit der Wunde und den wund- und therapiebedingten Auswirkungen können die Fähigkeiten zum Selbstmanagement so verbessert werden, dass sich positive Effekte für Wundheilung und Lebensqualität ergeben. Des Weiteren verbessern sachgerechte Beurteilung und phasengerechte Versorgung der Wunde sowie regelmäßige Dokumentation des Verlaufs die Heilungschancen.2
In den letzten 20 Jahren entwickelte die Pflege in diesem Setting hohe Kompetenzen, die es ihr ermöglichen, sehr differenziert auf den Betroffenen einzugehen. Sie ist den Menschen gerade im Homecare-Bereich sehr nahe. Ihre Aufgaben liegen im Erkennen und Benennen, Beobachten und zielgerichteten raschen Handeln. Im Verständnis der EWMA – European Wound Management Association3 – hat der spezialisierte Pflegeexperte beziehungsweise die Pflegeexpertin eine Navigationsfunktion und übt Case-Management aus. Es ist diejenige Person, die den roten Faden im langwierigen Heilungsprozess verfolgt und eng mit dem behandelnden Arzt zusammenarbeitet. Sie schult durchführende mobile Pflegedienste, leitet sie im Problemfall an und bietet Support.
In einem gelebten interprofessionellen Setting übernimmt der spezialisierte Pflegedienst jene Kernfunktion, die es ermöglicht, den vom Arzt verordneten therapeutischen Pfad erfolgreich zur Heilung der Wunde oder zumindest zu einer verbesserten Lebensqualität zu verfolgen.
Dazu zählt unter anderem die Evaluierung und Überwachung der Behandlungsprozesse. Zum Wundmanagement zählen die konsequente Durchführung der medizinischen Kompressionstherapie bei chronisch venöser Insuffizienz (CVI) ebenso wie die Umsetzung von druckentlastenden Techniken bei Dekubitus. Der spezialisierte Pflegedienst hat ein breites Fachwissen zu den unterschiedlichen Wundversorgungsprodukten, kennt die Notwendigkeiten in den Bestellprozessen der Krankenkassen und ist mit podologischen Fußpflegediensten wie auch Orthopädieschuhtechnikern vernetzt.
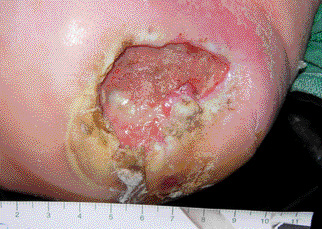
Abb. 3: Lokale Infektion bei diabetischem Fußsyndrom rechte Ferse
(leichter Geruch, mäßige Exsudation, Taschenbildung zwischen
12 und 2 Uhr – 1 cm tief, mazerierter Wundrand, ausgeprägte Keratosen, belegte Wunde, zerstörtes Granulationsgewebe zwischen 6 und 9 Uhr, seit 12 Monaten (!) systemische Antibiose, CAVE: resistenter Keim im Abstrich)
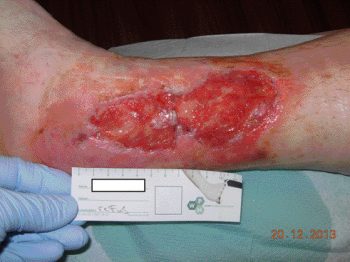
Abb. 4: Lokaler Infekt bei postoperativer Wundheilungsstörung rechter Unterschenkel
(kein Geruch, starke Exsudation, mazerierte, gereizte Wund-
umgebung)
Resümee
Aufgrund der Komplexität in der Diagnostik und Therapie von chronischen Wunden ist die intensive Kooperation zwischen verschiedenen medizinischen Fachrichtungen und Pflegekräften von enormer Bedeutung. Die erfolgreiche Behandlung einer Wunde verlangt ein mehrdimensionales koordiniertes Vorgehen, das teilweise auch gleichzeitig abläuft. Die Ursachenklärung inklusive der Veranlassung diagnostischer Schritte und notwendiger Interventionen, stadiengerechte Wundversorgung, Auswahl der korrekten Wundauflage sowie regelmäßige Wundkontrollen sind nur einige Eckpunkte. Die Motivation und Compliance des Patienten darf ebenso nicht außer Acht gelassen werden, da beides essenziell für den Heilungsprozess ist.
Spezialisierte Zentren in Kooperation mit entsprechend spezialisierten Pflegeorganisationen wären sinnvoll und wünschenswert.
Peter Kurz, DPGKP WDM
Geschäftsführer WPM Wund Pflege Management GmbH
Experte für die Pflege von Menschen mit chronischen Wunden mit Niederlassungen in Wien, Niederösterreich und Oberösterreich
1 Probst S, Seppänen S, Gethin G et al., EWMA-Dokument: Spitalexterne Wundversorgung. J Wound Care 2014; 23(5 Suppl.):1–44
2 Deutsches Netzwerk für Qualitätsentwicklung in der Pflege (Hrsg.), Expertenstandard Pflege von Menschen mit chronischen Wunden – 1. Aktualisierung 2015: 2.3