Rechtzeitige Diagnose reduziert Risiken
Frailty wird am besten als „Verletzlichkeit“ bzw. „Gebrechlichkeit“ übersetzt. Menschen mit Frailty sind ein häufig unerkanntes, jedoch höchst vulnerables Kollektiv älterer Patient:innen. Untersuchungen zufolge sind 11 % der über 65-Jährigen und 20–25 % der über 85-Jährigen vom Frailty-Syndrom betroffen. In österreichischen Langzeitpflegeeinrichtungen wird eine Prävalenz von Frailty von bis zu 90 % angenommen.
Symptomatik und Folgen
Menschen mit Frailty-Syndrom zeigen Schwäche, mangelnde Belastbarkeit, Gewichtsverlust und Sarkopenie. Dies hat aber nicht nur körperliche und medizinisch relevante Auswirkungen, sondern auch starke psychologische und soziale Komponenten. Unbehandelt kommt es zu einem fortschreitenden Verlust von Körperfunktionen, und die Menschen werden zunehmend in ihrer Autonomie und Selbstständigkeit bedroht. Dies insbesondere, da es im Rahmen dieses Zustandes der Gebrechlichkeit zu Stürzen mit Knochenbrüchen, Immobilität, Behinderungen in den Alltagsfunktionen, geistigem Abbau und Inkontinenz führen kann.
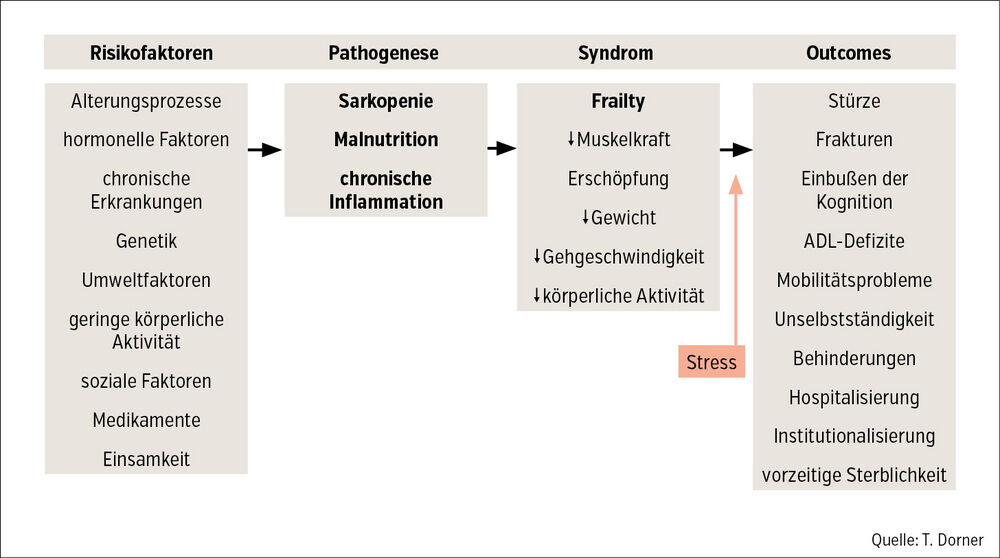
Die Leitsymptome von Frailty, basierend auf einer phänotypischen Deskription, sind Gewichtsverlust, Muskelschwäche, Erschöpfung, langsame Gehgeschwindigkeit und geringe körperliche Aktivität. Muskelschwäche kann dabei sehr einfach mit einem Handgrip-Dynamometer gemessen werden, für die übrigen Symptome gibt es standardisierte Fragen. Bei der Entstehung von Frailty sind vor allem drei Parameter involviert: Sarkopenie, Malnutrition und chronische Inflammation (Abb.).
Verstärkung der Sarkopenie
Es kommt zu einem Teufelskreis aus Verlust von Muskelmasse und Muskelkraft – Verlangsamung und Aktivitätseinschränkung – körperlichem und sozialem Rückzug – und dadurch wieder zum Muskelschwund. Malnutrition, insbesondere Protein-Energie-Mangelernährung, verstärkt die Sarkopenie, da durch den Eiweißmangel Muskeleiweiß abgebaut wird, um notwendige Körperfunktionen aufrechterhalten zu können. Chronische Inflammation, bedingt durch Malnutrition oder chronische Erkrankungen, verstärkt die Sarkopenie ebenfalls, da einige Entzündungsmarker (z. B. verschiedene Interleukine) einen katabolen Effekt auf die Muskulatur haben. Weitere für die Betroffenen höchst relevante Folgen sind ein zunehmender Hospitalisierungsbedarf, Abhängigkeit von kontinuierlicher Betreuung und Pflege bis hin zur Pflegeheimeinweisung. Zusätzlich haben diese Menschen eine erhöhte Sterblichkeit. Gesamtgesellschaftlich ist das Thema durch deutlich erhöhte Kosten im Gesundheits- und Sozialsystem von großer Relevanz.
Rechtzeitige Frailty-Diagnose reduziert Risiken
Das Frailty-Syndrom drückt somit die zahlreichen Risiken einer Patientengruppe aus, die von „Verletzlichkeit“ auf jedwede Art von Stressoren geprägt sind. Patient:innen mit Frailty haben höhere Komplikationsraten und benötigen daher eine adaptierte Versorgung sowie individualisierte Interventionen und modifizierte Standards. Iatrogene Einflüsse verstärken die Gefahr einer zyklischen Zunahme der Abhängigkeiten älterer Frailty-Patient:innen durch Hospitalisationen unter den herrschenden, oftmals nicht altengerechten strukturellen Bedingungen. Die rechtzeitige Intervention bei Frailty und ihrer Vorstufen reduziert dieses Risiko erheblich und stellt somit eine maßgebliche Herausforderung für Prävention, Früherkennung und Behandlung dieser Patientengruppe dar.
Geriatrisches Basisassessment
Besondere Erwähnung verdient an dieser Stelle das geriatrische Basisassessment (GBA), das an allen Akutgeriatrien in Österreich umgesetzt ist. Es ist dies eine Funktionsbeurteilung in vielerlei Hinsicht (körperlich, seelisch, geistig und sozial) in einem multidisziplinären Team – mit dem Ziel, einen individuellen, auf die Patient:innen maßgeschneiderten Therapieplan zu erstellen. GBA verbessert in unterschiedlichen Settings die komplexe Behandlung von Frailty-Patient:innen. Der Vorteil für die betroffenen Menschen liegt auf der Hand: Behandlungspläne werden individualisiert, es erfolgt eine Risikoeinschätzung (beispielsweise für operative Eingriffe), und im weiteren Verlauf können die Therapieerfolge auch gut gemessen werden.Voraussetzung für effektive Prävention und Therapie ist das rechtzeitige Erkennen und eine Frühintervention. Das Frailty-Screening sollte deshalb in der Primärversorgung geschehen. Dafür müssen aber die entsprechenden Ressourcen sowie anschließend die Möglichkeiten der frühzeitigen Intervention geschaffen werden. Es gibt viele Möglichkeiten der Intervention beim Symptomkomplex Frailty. Prävention und Therapie von Frailty basieren auf drei wesentlichen Säulen: körperliches Training, Ernährungsoptimierung und Erhöhung der sozialen Unterstützung.
Primäre und sekundäre Frailty
Bei primärer Frailty, also ohne erkennbare zugrunde liegende Ursache, ist körperliches Training zur Erhaltung oder Steigerung von Muskelmasse und Kraft unerlässlich. Dies kann im ambulanten Setting durch ein mobiles geriatrisches Team, in einer geriatrischen Tagesklinik oder (vor allem nach Folgeschäden) in einer Akutgeriatrie/Remobilisation erfolgen. Als Basis können hier die österreichischen Bewegungsempfehlungen herangezogen werden, die sich explizit auch an Menschen ab 65 Jahren und mit chronischen Erkrankungen richten: 2-mal wöchentlich muskelkräftigende Aktivitäten sowie mindestens 150 bis 300 Minuten ausdauerorientierte Aktivität mit mindestens mittlerer Intensität (man kann dabei noch sprechen, aber nicht mehr singen). Gleichermaßen relevant ist eine adäquate, proteinreiche Ernährung, sodass eine frühzeitige Ernährungsberatung, beispielsweise bei Hausärzt:innen, von großer Bedeutung für den weiteren Verlauf ist. Soziale Unterstützung und Erhöhung des sozialen Kapitals können Frailty ebenfalls reduzieren. Außerdem geht soziale Unterstützung häufig mit körperlicher Aktivität und ausreichender Ernährung einher.
Bei sekundärer Frailty, also einer Gebrechlichkeit in Folge einer anderen Erkrankung (beispielsweise COPD oder Herzschwäche), ist die adäquate Behandlung der Grunderkrankung(en) wichtig. Ebenso können Schmerzen und Depressionen Auslöser für ein Frailty-Syndrom sein und sollten entsprechend fachgerecht behandelt werden.