Pulmonale Hypertension (Lungenhochdruck, PH) ist definiert durch einen invasiv in Ruhe gemessenen pulmonal arteriellen Mitteldruck >20mmHg. Die Erkrankung ist häufig eine Komorbidität von Herzinsuffizienz, ist aber eine seltene Erkrankung, wenn sie primär von den Lungengefäßen ausgeht und dann gewöhnlich als präkapilläre Lungenhochdruckerkrankung in Erscheinung tritt. Modernes Imaging (3D-Echokardiografie, neue Computertomografiemethoden, Artificial Intelligence) verändern die Erkennungswahrscheinlichkeit von pulmonaler Hypertension.
Pulmonal arterielle Hypertonie
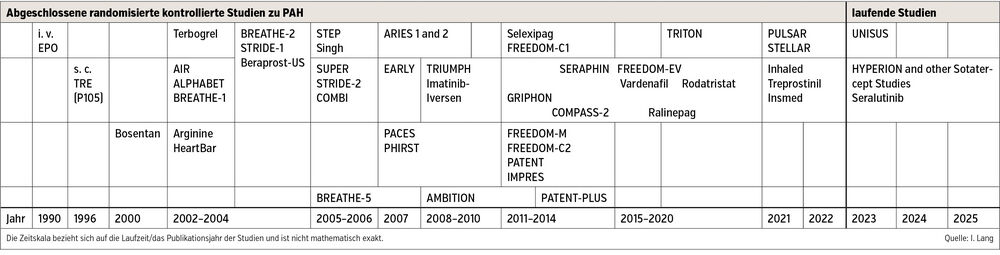
Auf der Basis von 46 randomisierten kontrollierten Studien an > 10.000 Patient:innen mit pulmonal arterieller Hypertension (PAH) in den vergangenen Jahren (Tab. 1) empfehlen die neuen ESC/ERS-Leitlinien aus dem Jahr 20221 als initiale Therapieform medikamentöse Kombinationstherapien für PAH, bestehend aus einem oralen Phosphodiesterase-5-Hemmer und einem Endothelin-Rezeptorblocker. Parenterale Prostazykline werden eingesetzt, wenn bei der ersten Kontrolle nach 3–6 Monaten Therapie das Ziel eines funktionellen NYHA-Klasse-Status 1–2, proBNP <300pg/ml und einer 6-Minuten-Gehstrecke > 440 m nicht erreicht ist.
Rezent haben die Studien mit der neuen Substanz Sotatercept bisher nicht gesehene Verbesserungen der klinischen Endpunkte gezeigt (PULSAR2, 3 und STELLAR4), vor allem einen neuen Multikomponenten-Verbesserungsendpunkt betreffend, bestehend aus allen drei der folgenden Merkmale: Verbesserung des 6-Minuten-Gehtests ≥ 30m vom Ausgangswert; Abfall der NT-proBNP-Werte ≥ 30 % vom Ausgangswert oder Aufrechterhaltung eines NT-proBNP < 300 pg/ml und Verbesserung oder Aufrechterhaltung der WHO-Funktionsklasse II.
Sotatercept ist ein synthetischer Avidinbinder, der das intrazelluläre SMAD1/5/8:SMAD2/3-Verhältnis verändert und intrazelluläres Signaling in die Antiproliferation modifiziert. Die heute bekannte Targetzelle, an der dieser Prozess abläuft, ist der Proerythroblast im Knochenmark. Trapping des Liganden Avidin durch Sotatercept bedingt eine Erhöhung der Erythrozytenzahl und des Plasmahämoglobinspiegels.
In der randomisierten, doppelt verblindeten Phase-III-Studie STELLAR wurden Patient:innen mit PAH 1 : 1 (163 : 160) zu subkutanem Sotatercept (0,3 mg pro Kilogramm Körpergewicht zu Beginn, mit Steigerung auf die Zieldosis von 0,7 mg pro Kilogramm Körpergewicht) oder Placebo alle 21 Tage randomisiert. Der primäre Studienendpunkt mediane Veränderung des 6-Minuten-Gehtests war mit 34,4 m (95%-Konfidenzintervall [KI], 33,0–35,5) nach 24 Wochen in der Sotatercept-Gruppe und 1,0m (95%-KI, −0,3–3,5) in der Placebo-Gruppe signifikant, obwohl Sotatercept additiv zu laufenden PAH-Therapien (bei 2/3 der Patient:innen waren das Dreifachtherapien) gegeben wurde. Acht der hierarchischen sekundären Endpunkte waren signifikant zugunsten von Sotatercept verändert. Nebenwirkungen bestanden in Nasenbluten, Schwindel, neu aufgetretenen Telangiektasien, Anstieg des Serumhämoglobins oder der Erythrozytenzahl, Thrombozytopenie und Blutdruckanstieg.4 Neue Studiendaten und die Beobachtung von Patient:innen, die nach der Marktzulassung voraussichtlich Ende des Jahres behandelt werden, sollen offene Fragen und Sicherheitsbedenken zerstreuen.
Chronisch thromboembolische pulmonale Hypertonie
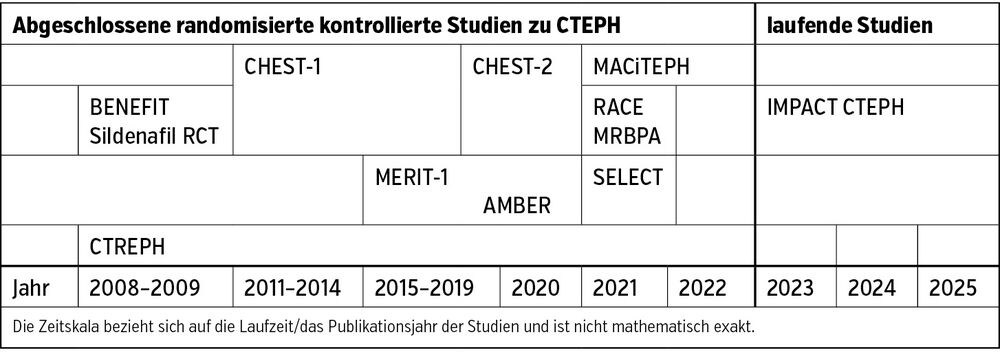
Anders als bei PAH hat sich naturgemäß die medikamentöse Therapie der chronisch thromboembolischen pulmonalen Hypertonie (CTEPH) entwickelt (Tab. 2), da bei CTEPH die mechanischen Therapien, nämlich die pulmonale Endarteriektomie (PEA) und die Ballonangioplastie der Pulmonalarterien (BPA), im Vordergrund stehen.
In den letzten Jahren hat sich durch die gemeinsame Nutzung aller drei Therapieformen (Multimodality Treatment), nämlich PEA, BPA und medikamentöser Therapien, das 3-Jahres-Überleben von nichtoperablen CTEPH-Patient:innen von 70%5 auf 94 % verbessert6 und ist damit nicht mehr verschieden von den operativen Outcomes. Das kann man als bisher niemals erreichten Erfolg sehen, und man könnte hier schon von Heilung des Lungenhochdrucks bei CTEPH sprechen.