Neutropeniemanagement bei Chemotherapie-Patient:innen
Neutropenie (verminderte Neutrophilenzahl) nach zytotoxischer Chemotherapie ist ein sehr häufiger Zustand, sowohl in der Hämatoonkologie als auch in der soliden Onkologie. Das neutropene Fieber (auch febrile Neutropenie, FN, genannt) ist eine potenziell lebensbedrohliche Komplikation der Neutropenie, die laut allen aktuellen Leitlinien binnen einer Stunde erkannt und anbehandelt werden soll. Eine afebrile Neutropenie hingegen ist an sich kein Notfall, stellt aber häufig eine Therapielimitation dar, indem sie zu Therapieverzögerungen oder Dosisreduktionen der geplanten Chemotherapie führt. Grundkenntnisse über die Neutropenie und insbesondere über die febrile Neutropenie sind für das gesamte medizinische Personal jeder onkologischen Einrichtung essenziell (Tab. 1).

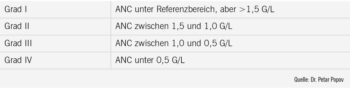
Tab. 1: Differenzierung zwischen Gruppen je nach Körpertemperatur und Neutrophilenzahl (bezogen auf Patient:innen unter zytotoxischer Therapie)
Management der febrilen Neutropenie: „die goldene Stunde“
Das neutropene Fieber bzw. FN tritt bei etwa 8/1.000 Patient:innen, die eineChemotherapie erhalten, auf und ist mit einer Mortalität von bis zu 10 % assoziiert. FN wird definiert als einmalig gemessenes Fieber > 38,3 °C oder zwei Messungen von > 38 °C über 2 Stunden, bei Vorliegen einer schweren Neutropenie mit absoluter Neutrophilenzahl (ANC) < 0,5 G/L oder wenn von einem Absinken der ANC < 0,5 G/L auszugehen ist1. Letztere Ergänzung der Definition schließt Patient:innen mit grenzwertig niedriger Neutrophilenzahl ein bzw. auch jene mit hohem Neutropenierisiko, bei denen noch kein aktuelles Blutbild vorliegt. Dies soll eine Unterdiagnostizierung von FN-Fällen sowie Verzögerungen der Akuttherapie (und somit potenzielle Todesfälle) verhindern.
Maßnahmen: Das initiale Management der FN besteht aus klinischer Begutachtung, Messung der Vitalparameter, Blutabnahme (Blutbild inkl. Differenzialblutbild, Leber- und Nierenfunktionsparameter, Entzündungsparameter), Abnahme von Blutkulturen – zentral und peripher – sowie von weiteren mikrobiologischen Proben aus suspizierten Infektionsherden (z.B. Sputum-, Harn- oder Stuhlkultur); anschließend soll ein gegen Pseudomonas aeruginosawirksames Breitspektrumantibiotikum verabreicht werden. Über alle aktuellen Guidelines hinweg existiert der universelle Konsensus, dass die erste Gabe des Antibiotikums innerhalb einer Stunde ab Eintreffen im Krankenhaus erfolgen soll, um die Outcomes zu verbessern und vor allem die Mortalität zu senken – so ist der Begriff „die goldene Stunde“ entstanden.
Risikoeinstufung: Zur genaueren individuellen Risikoeinschätzung der FN stehen Score-Systeme wie MASCC oder CISNE zur Verfügung2. Diese wurden in erster Linie entwickelt, um Patient:innen mit niedrigem Risiko schnell zu identifizieren, die gegebenenfalls ambulant weiterbehandelt werden können. In Österreich werden erfahrungsgemäß alle FN-Betroffenen stationär aufgenommen; dennoch sind die Risiko-Scores extrem hilfreich zur Prognoseabschätzung.
Afebrile Neutropenie und Therapiefreigaben in der Onkologie
Grundsätzlich kommt es nach jeder zytotoxischen Therapie zu einem Absinken der Neutrophilenzahl, das je nach Therapieprotokoll und patientenbezogenen Faktoren, wie z.B. Alter und Komorbiditäten, eine unterschiedliche Ausprägung und Dauer aufweist.
In den Common Terminology Criteria for Adverse Events (CTCAE) des National Cancer Institute wird die Neutropenie in 4 Schweregrade unterteilt (Tab. 2). Diese Klassifikation soll unter anderem bei Entscheidungen bzgl. Therapiefreigaben und der Verabreichung einer G-CSF-Prophylaxe berücksichtigt werden. Eine Neutropenie ersten Grades ist in der Regel keine Kontraindikation gegen eine geplante Chemotherapie; die Grad-II-Neutropenie kann als grenzwertig bezeichnet werden, hier soll je nach Behandlungskonzept (kurativ oder palliativ) und Vorliegen anderer Risikofaktoren eine individuelle Evaluierung erfolgen. Grad-III–IV-Neutropenie ist in der soliden Onkologie eine harte Kontraindikation gegen zytotoxische Therapie – hier soll nach Therapieverschiebung (üblicherweise um 1 Woche, jedenfalls bis zur Regeneration der Neutrophilenzahl) eine Dosisreduktion und/oder G-CSF-Prophylaxe erwogen werden. In der Hämatoonkologie hingegen muss die Neutrophilenzahl immer im Kontext der Grunderkrankung betrachtet werden – eine akute Leukämie zum Beispiel kann sich mit schwerer Neutropenie präsentieren, die sich bei Ansprechen auf die initiale Chemotherapie normalisiert.
G-CSF-Prophylaxe
G-CSF-Präparate zur Prophylaxe einerFN haben sich in vielen Studien bewährt und werden heutzutage breit eingesetzt; die aktuellen Guidelines unterstützen deren rationale und evidenzbasierte Anwendung. Das hämatotoxische Potenzial der ausgewählten Chemotherapie ist hierbei der wichtigste Faktor – beträgt das FN-Risiko des jeweiligen Therapieprotokolls mehr als 20 %, so ist eine fixe G-CSF-Prophylaxe empfohlen. Bei weniger hämatotoxischen Therapien müssen hauptsächlich patientenbezogene Faktoren wie Alter (< oder > 65 Jahre) und Komorbiditäten in Betracht gezogen werden.
Zur therapeutischen Anwendung von G-CSF-Präparaten bei manifester Neutropenie bzw. bei febriler Neutropenie liegen sehr eingeschränkte Daten vor. In einer Metaanalyse konnte unter G-CSF-Unterstützung bei FN lediglich eine verkürzte Neutropeniedauer, allerdings keine Verbesserung der Mortalität gezeigt werden.3
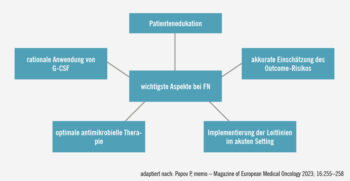
Abb.: Herausforderungen in der Prävention, Früherkennung und beim Management der febrilen Neutropenie bei erwachsenen Patient:innen mit soliden Tumoren
Fazit
Neutropenie ist eine übliche Folge zytotoxischer Chemotherapie, die mit einem deutlich erhöhten Risiko für fieberhafte Infektionen verbunden ist. Die evidenzbasierte G-CSF-Prophylaxe führt zu einer signifikanten Senkung dieses Risikos. FN ist ein häufiger onkologischer Notfall, wo Zeit der entscheidende Faktor ist, um Morbidität und Mortalität zu verbessern. Eine akkurate Risikoeinschätzung mittels etablierter Score-Systeme erleichtert individuelle Therapieentscheidungen. In jedem Fall steht die Patientenedukation im Mittelpunkt – Patient:innen, die eine Chemotherapie erhalten, müssen immer ausführlich darüber aufgeklärt werden, bei Fieber unverzüglich das nächstgelegene Spital aufzusuchen.