CAR-T-Zellen – eine patientenindividuelle Immuntherapie
Bei CAR-T-Zellen handelt es sich um gentechnisch veränderte körpereigene T-Zellen, die mit einem chimären Antigenrezeptor (CAR) ausgestattet sind. „Die CAR-T-Zell-Therapie ist eine aufregende Technologie, die das Potenzial hat, bei Personen mit rezidivierten/chemotherapieresistenten hämatoonkologischen Erkrankungen eine vollständige Remission herbeizuführen“, spezifizierte Erik Aerts, Nurse Manager, Universitätsspital Zürich (CH), Präsident der Haematology Nurses & Healthcare Professionals Group (HNHCP).
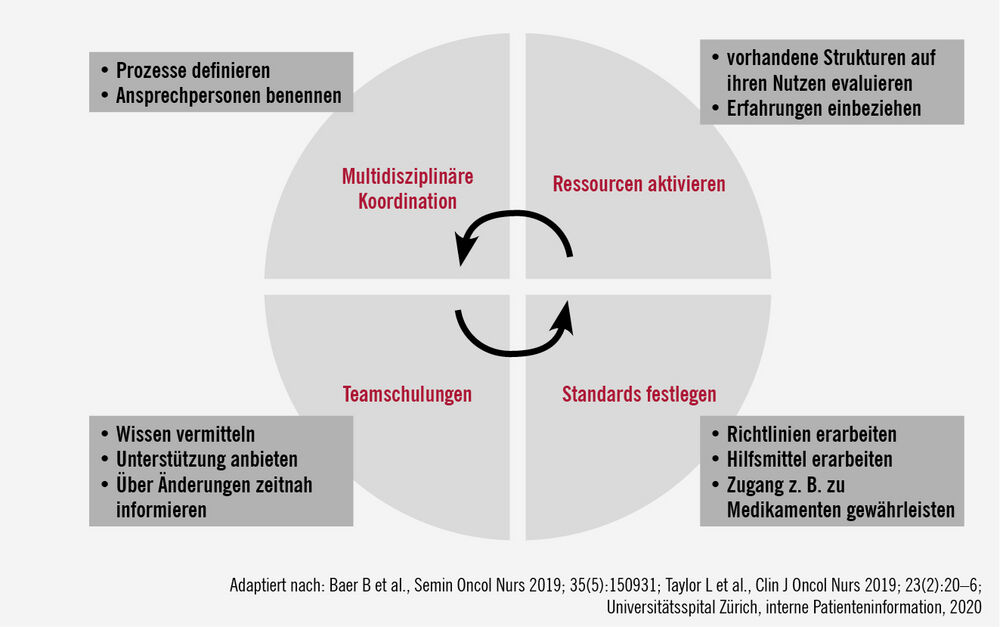
Am Anfang der CAR-T-Zell-Therapie steht die Identifizierung geeigneter Patient:innen. Wichtig ist es laut Aerts, den Behandlungsprozess festzulegen (Abb.) und die Patient:innen und deren Angehörige bereits von Anfang an miteinzubinden.
Die Vorteile wie auch die Risiken einer CAR-T-Zell-Therapie, die trotz überzeugender Gesamtreaktions- und Überlebensraten nach wie vor als Risikotherapie gilt, sind den Patient:innen offen darzulegen und zu erklären. In Bezug auf Patientenedukation ist ein kontinuierlicher, multidisziplinärer Ansatz vonnöten, um individuelle Patientenbedürfnisse und das Vorwissen der Patient:innen zu berücksichtigen. Die für die Patient:innen wichtigsten Themen betreffen das Nebenwirkungsspektrum der Therapie und eine optimale Lebensqualität.
Patient:innen informieren und vorbereiten
Aufgrund ihrer Komplexität wird die CART-Zell-Therapie nur in qualifizierten Zentren durchgeführt und erfolgt die Infusion der CAR-T-Zellen ausschließlich auf einer Spezialstation. Vor der Infusion der CART-Zellen erhalten Patient:innen eine Konditionierungsbehandlung in Form einer lymphodepletierenden Chemotherapie. „Patient:innen haben Angst vor dem Unbekannten. Jeder Patientin:jedem Patient, die:der bei uns am Universitätsspital Zürich eine CAR-T-Zell-Therapie bekommt, erhält zwei bis drei Wochen vor Therapiebeginn vom Pflegepersonal eine Besichtigung der gesamten Station“, erklärte Aerts die Schlüsselrolle von Pflegefachpersonen bei der CAR-T-Zell-Therapie. Auch wird den Betroffenen im Zuge dessen nochmals das genaue Prozedere erklärt und ausführlich nach deren Ängsten und Bedenken gefragt. Die Patient:innen werden zudem nochmals explizit auf die lymphodepletierende Chemotherapie hingewiesen. „Wir haben die Erfahrung gemacht, dass einige Patient:innen nicht Bescheid wissen oder vergessen haben, dass eine intensive Chemotherapie als Vortherapie erforderlich ist“, so Aerts.
Wichtig ist es, einschätzen zu können, ob ein Patient:eine Patientin in der Lage ist, alle Informationen aufzunehmen; auch die Wünsche der Patient:innen müssen respektiert und es muss auf sie eingegangen werden. Nicht zu vernachlässigen in Hinblick auf Patientenedukation ist, Patient:innen nicht nur durch die Immunzelltherapie hindurch zu begleiten, sondern sie auch auf die Entlassung in die häusliche Routine vorzubereiten. Wichtig ist es hierbei, Patient:innen klar zu kommunizieren, wo in Notfällen jederzeit eine Ansprechperson zu erreichen ist und wie verordnete Medikamente einzunehmen sind, um die Adhärenz zu gewährleisten.
Professionelles Risikomanagement
Der Schlüssel zum Erfolg liegt laut Aerts in der multidisziplinären Betreuung der CAR-T-Patient:innen, wobei ein spezifischer Koordinator:eine spezifische Koordinatorin – ein sog. CAR-T-Zell-Koordinator:
eine sog. CAR-T-Zell-Koordinatorin – ein optimales Management erleichtert.
Zu diesem multidisziplinären Behandlungsteam zählen neben den Ärzt:innen und dem Pflegefachpersonal auch der Sozialdienst, Psychoonkologie, Ernährungsberatung, Physiotherapie und Seelsorge. „Ab dem Tag der CAR-T-Zell-Infusion beginnt auch das Risikomanagement. Für die sofortige Erkennung und Behandlung von Komplikationen ist eine rasche Reaktion bereits auf geringgradige Veränderungen sehr wichtig“, beschrieb Aerts die Bedeutung von erfahrenem Pflegepersonal in der Betreuung von Patient:innen nach erfolgter CAR-T-Zell-Infusion und weshalb eine Schulung sowie kontinuierliche Weiterbildung für alle an der CAR-T-Zell-Therapie Beteiligten von so hoher Relevanz sind. Direkt im Anschluss an die CAR-T-Zell-Infusion werden 10 Tage lang (entspricht der gängigen stationären Aufenthaltsdauer) alle 4 Stunden die Vitalparameter (Blutdruck/Puls, Atemfrequenz, Sauerstoffsättigung, Temperatur) kontrolliert und die Patient:innen engmaschig auf etwaige Nebenwirkungen überwacht.
Zu den potenziellen Nebenwirkungen einer CAR-T-Zell-Therapie zählen das Zytokin-Freisetzungssyndrom (CRS), eine CAR-T-Zell-assoziierte Enzephalopathie (CRES), Neurotoxizität, Graft-versus-Host-Erkrankung (GvHD; bei allogenem CAR), Tumorlyse-Syndrom, Infektion, BZell-Aplasie und allergische Reaktion. Als bedeutendste Nebenwirkung nannte Aerts das CRS, das durch folgende 4 Kardinal-Symptome gekennzeichnet ist: Fieber (≥ 38 °C), Hypotonie (< 90 mmHg), Sauerstoffsättigung < 90 % ohne O2, Organtoxizität.
Als Risikofaktoren für das Auftreten eines CRS gelten eine große Tumormasse, Komorbiditäten und eine kurze Latenzzeit (≤ 72 h).1, 2 Das Auftreten eines CRS ist in leichterer Form sehr häufig (bis annähernd 100 % in Studien symptomatisch), von einer schweren Form sind ebenfalls bis > 40 % der Patient:innen betroffen.3 Weitere begleitend zum CRS, teils aber auch unabhängig davon auftretende Nebenwirkungen von CAR-T-Zellen sind neurologische Komplikationen, die als immuneffektorzellassoziiertes Neurotoxizitätssyndrom (ICANS) bezeichnet werden.
Zum Grading des ICANS bedient man sich des CARTOX10-Scores (insgesamt 10 Punkte), der sich aus 4 Kategorien zusammensetzt:
- Orientieren (Jahr, Monat, Ort, Krankenhaus, Staatsoberhaupt; je 1 Punkt),
- Benennen (3 Gegenstände; je 1 Punkt),
- Schreiben (schreiben eines Standardsatzes; 1 Punkt) und
- Rechnen (100 minus jeweils 10; 1 Punkt).2
Bei ersten Anzeichen von Nebenwirkungen muss eine sofortige Einleitung entsprechender Maßnahmen erfolgen, ein 24-Stunden-Zugang zur CRS-Notfallversorgung muss gegeben sein (Tocilizumab, Steroide).