Stellenwert von Systemen zur kontinuierlichen Glukosemessung
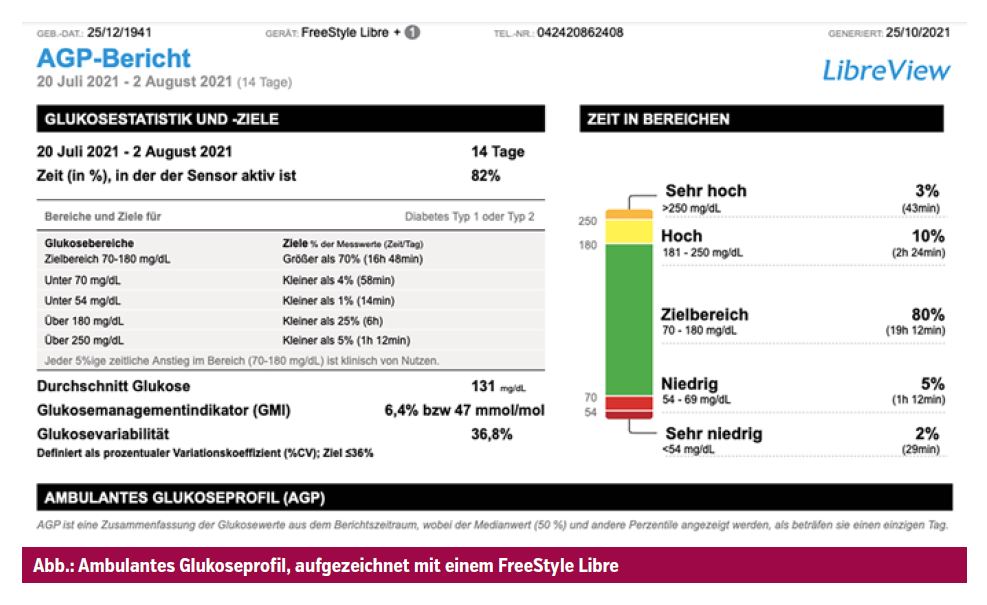
Systeme zur kontinuierlichen Glukosemessung (CGM, Continuous Glucose Monitoring) wie etwa das Libre-System oder das Dexcom-System haben einen fixen Platz im Betreuungs- und Selbstmanagementkonzept von Menschen mit Typ-1-Diabetes. Allen verfügbaren Systemen ist gemein, dass über einen Sensor, dessen Katheter im Unterhautgewebe liegt, in kurzen Zeitabständen (1–5 Minuten) die Gewebsglukose gemessen wird. Dadurch erhalten Menschen, die einen solchen Sensor benützen, einerseits in Echtzeit Informationen über die aktuelle Glukosekonzentration sowie auch über vorausberechnete Trends die Veränderung des Messwertes in der nächsten Zeit. Andererseits können aggregierte Daten über Zeiträume von 14 Tagen bis zu 3 Monaten im sogenannten AGP (Ambulantes Glukoseprofil) dargestellt und wichtige Kennzahlen über dieses Zeitfenster erstellt werden.
Zeit im Zielbereich
Das sind die „Zeit im Zielbereich“ (Time in Range, TIR), „Zeit oberhalb des Zielbereichs“ (Time above Range, TAR) sowie „Zeit unterhalb des Zielbereichs“ (Time below Range, TBR). TIR bezeichnet den prozentualen Anteil der Zeit, in der die Sensor-Glukosewerte im Bereich zwischen 70 mg/dl und 180 mg/dl liegen, die über 70 % des Tages ausmachen sollte. Niedrige Sensor-Glukosewerte (<70mg/dl) sollten unter 4 % liegen, sehr niedrige (< 54 mg/dl) unter 1 %. Im Vergleich zur punktuellen „blutigen“ Glukosemessung verbessert die kontinuierliche Überwachung einerseits das Management und die Effektivität der Therapie und ist andererseits dazu geeignet, Hypoglykämien und Glukoseschwankungen zu reduzieren.
Funktionelle Insulintherapie
Menschen mit Typ-1-Diabetes werden in der überwiegenden Zahl der Fälle mit einer sogenannten „funktionellen Insulintherapie“ (auch Basis-Bolus-Therapie) oder einer Insulinpumpe behandelt. Die Erstattung dieser Systeme durch die Sozialversicherung ist auch an diese Formen der Insulintherapie gebunden und nicht an die Diagnose Typ-1-Diabetes. Damit ist klar, dass auch für Menschen mit Typ-2-Diabetes oder anderen Diabetesformen, die eine solche Form der Insulintherapie haben, ein CGM-System erstattet wird und auch Benefits wissenschaftlich dokumentiert sind.
CGM bei Typ-2-Diabetes
In weiterer Folge bleibt also zu erörtern, ob Menschen mit Typ-2-Diabetes, die mit einer anderen Form von Insulintherapie behandelt werden oder nur andere Therapiemodalitäten haben, vom Einsatz eines kontinuierlichen Glukosemonitorings profitieren können. Zu dieser Frage gibt es eine zunehmend umfangreichere Datenlage und damit auch belastbare Evidenz. Mehrere große retrospektive Analysen von Gesundheitsdatenbanken zeigen eine deutliche Reduktion von Hospitalisierungen wegen hyperglykämer Glukose-Entgleisungen oder Ketoazidosen, aber auch Hypoglykämien. Für Patient:innen mit und ohne Insulintherapie sind in prospektiven Studien Verbesserungen des HbA1c sowie der Patientenzufriedenheit dokumentiert. Ebenso konnte gezeigt werden, dass schon der kurzfristige Einsatz eines CGM-Systems zu Verhaltensänderungen hinsichtlich Ernährung und Bewegung führt und dass dadurch auch die Adhärenz zur Therapie gesteigert wird. Damit zeigt sich klar, dass der Einsatz dieser Systeme auch zu einer Verbesserung des Krankheitsmanagements bei Betroffenen führt.
Evidenz spricht für CGM
CGM bei Menschen mit Typ-2-Diabetes hat daher einen bedeutenden medizinischen Stellenwert, beginnend beim kurzfristigen edukativen Einsatz bei frisch diagnostiziertem Diabetes über die Reduktion des HbA1c in unterschiedlichen Patientenkollektiven bis zur Reduktion von mit Diabetes assoziierten Krankenhausaufenthalten. Dieser hohe medizinische Stellenwert spiegelt sich auch in einem aktuellen Perspektiven-Report in einer der renommiertesten endokrinologischen Fachzeitschriften wider.1 Dort wird auf Basis der aktuellen Evidenz ein abgestuft intensiver Einsatz von CGM über den gesamten Krankheitsverlauf eines Menschen mit Typ-2-Diabetes vom Zeitpunkt der Diagnose über die orale Therapie bis hin zur Basis-Bolus-Therapie mit Insulin vorgeschlagen.