Asthma ist eine heterogene Erkrankung, die durch eine chronische Entzündung der Atemwege gekennzeichnet ist. Sie manifestiert sich durch Symptome, die in ihrer Häufigkeit und Intensität schwanken wie Atemnot, Giemen, Brustenge und Husten sowie durch eine erhöhte bronchiale Hyperreagibilität. Weltweit sind über 300 Millionen Menschen von Asthma betroffen, wobei 3–10 % davon an schwerem Asthma leiden.
Asthma lässt sich in Phänotypen basierend auf Krankheitsmerkmalen sowie Endotypen anhand entzündlicher Mechanismen einteilen – eine zunehmend wichtige Differenzierung bei gezielten Therapien. In den meisten Fällen finden sich Anzeichen einer Typ-2-Entzündung.
ICS als Basis der Therapie
Auch Patient: innen mit mildem Asthma können eine schwere lebensbedrohliche Exazerbation erleiden. Daher ist es wichtig, dass bereits bei diesen Patient:innen eine antiinflammatorische Therapie mit inhalativen Kortikosteroiden (ICS) und Formoterol (langwirksamer Beta-Agonist) als Bedarfstherapie in Therapiestufe 1 eingesetzt wird. Die internationalen Leitlinien, einschließlich der GINA (Global Initiative for Asthma), der European Respiratory Society und der deutsch-österreichischen Asthma-Leitlinie, empfehlen übereinstimmend, dass eine bedarfsorientierte Kombinationstherapie mit ICS/Formoterol einer Bedarfstherapie mit kurzwirksamen Beta-Agonisten (SABA) bei Patient:innen mit mildem Asthma vorzuziehen ist.
Ab Stufe 2 wird entweder eine Dauertherapie mit ICS oder ICS/Formoterol als Bedarfstherapie empfohlen und ab Stufe 3 eine Erhaltungstherapie mit ICS/LABA (bevorzugt Formoterol). Bei Einsatz eines anderen LABA anstelle von Formoterol sollte ein SABA für die Bedarfstherapie genutzt werden. Aus Sicherheitsgründen sollten verschiedene LABA nicht gleichzeitig angewendet werden. Bei Patient:innen, die mittlere bis hohe ICS/LABA-Dosierungen erhalten, kann eine zusätzliche Therapie mit langwirksamen muskarinischen Antagonisten (LAMA) erwogen werden.
Schweres Asthma liegt vor, wenn bei optimalem Management relevanter aggravierender Faktoren unter Therapie mit ICS in Hochdosis +/– LABA über 3 bis 6 Monate/Jahr ≥1 der folgenden Punkte zutrifft bzw. bei Therapiereduktion zutreffen würde: FEV1 (forciertes expiratorisches Volumen in 1 Sekunde) < 80% des Sollwertes (FEV1/FVC [forcierte Vitalkapazität] < LLN [untere Normgrenze]); häufige Exazerbationen: ≥ 2 kortikosteroidpflichtige Exazerbationen in den letzten 12 Monaten; schwere Exazerbationen: ≥ 1 Exazerbation mit stationärer Behandlung in den letzten 12 Monaten; teilweise kontrolliertes oder unkontrolliertes Asthma. Im Rahmen einer Exazerbation sollten orale Kortikosteroide für 5–7 Tage verabreicht werden. Derzeit gibt es keine Empfehlung für den Einsatz von Biologika während einer Exazerbation, obwohl mehrere Fallberichte vorliegen und randomisierte Studien derzeit laufen.
Biologika bei schwerem Asthma
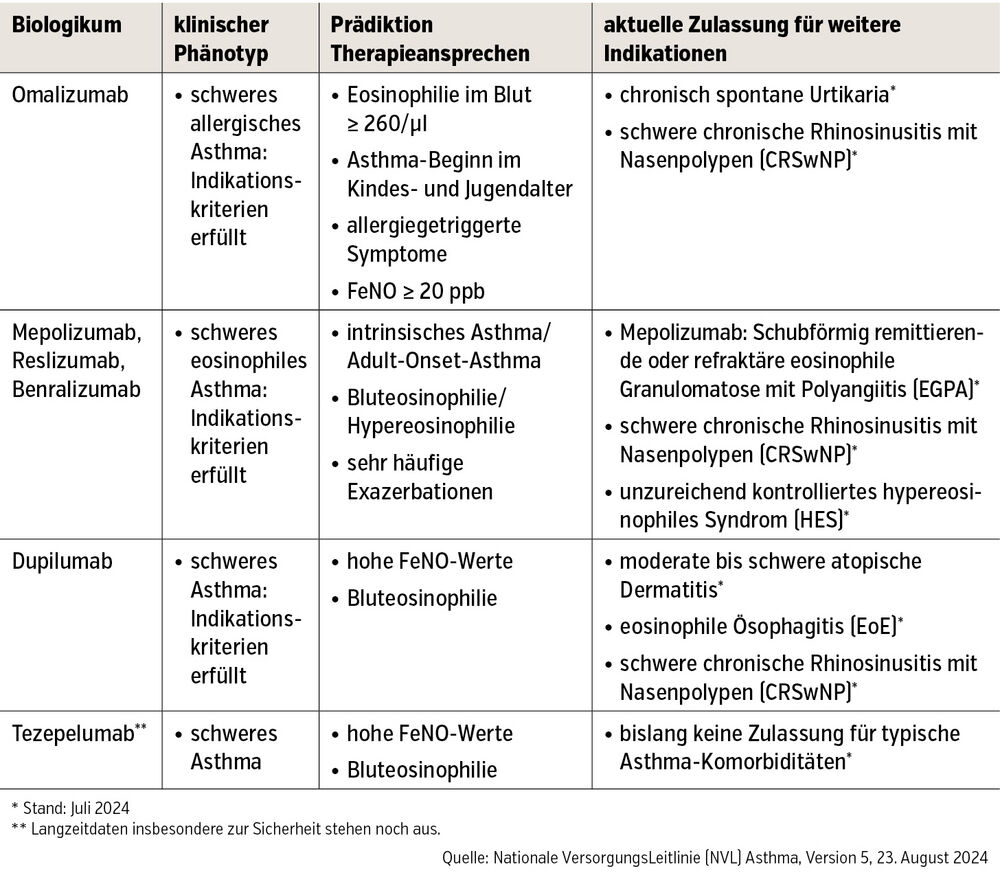
Mit der Einführung biologischer Therapien ist das Management von schwerem Asthma in die Ära der Präzisionsmedizin eingetreten. Zur Behandlung von schwerem Asthma stehen 6 verschiedene monoklonale Antikörper zur Verfügung (Tab.).
Alle Antikörper reduzieren die Exazerbationsfrequenz, jedoch hängt die Ansprechrate von Allergiestatus, Biomarkern sowie Komorbiditäten ab. Daher sollte vor einer Erweiterung der inhalativen Therapie mit Biologika eine Phänotypisierung erfolgen.
Eine Reevaluierung der Biologikatherapie sollte frühestens nach 3–6 Monaten erfolgen, und bei fehlender Verbesserung unter der Therapie sollte diese beendet werden, um eine erneute Evaluierung hinsichtlich der Diagnose schweres Asthma bzw. Komorbiditäten durchzuführen.
Ergänzende Therapiemaßnahmen
Real-Life-Daten zeigen, dass eine allergenspezifische Immuntherapie (AIT) bei Patient:innen mit allergischer Rhinitis präventiv gegen Asthma wirken kann. Bei allergischem Asthma kann eine AIT die Symptome lindern und Exazerbationen reduzieren. Eine AIT kann bei nachgewiesener Korrelation zwischen Symptomen und spezifischen Allergenen unabhängig vom Schweregrad des Asthmas eingesetzt werden.
Nichtmedikamentöse Therapieansätze mit Atemphysiotherapie, Patientenschulungen und Lebensstilmodifikationen (z. B. Raucherentwöhnung, Gewichtsmanagement) sind von wesentlicher Bedeutung in der Asthma-Behandlung.
TAKE-HOME MESSAGES
- Inhalative Kortikosteroide bilden die Basistherapie für Asthma über alle Schweregrade hinweg.
- Auch bei schwerem Asthma kann man mit Biologika eine vollständige Asthmakontrolle erreichen.
- Eine gezielte Therapieanpassung setzt eine präzise Phänotypisierung der Patient:innen voraus.