Chirurgie vs. Chemotherapie beim fortgeschrittenen Ovarialkarzinom
Da krankheitsspezifische Frühsymptome fehlen und keine zuverlässige Screening-Methode bis heute existiert, werden 70 % der Ovarialkarzinome erst in fortgeschrittenen Tumorstadien (Stadium III bis IV) entdeckt. Speziell Patientinnen im Tumorstadium IIIc (intraabdominelle Metastasen größer als 2 cm) sowie Stadium IV (Fernmetastasierung hauptsächlich in Form eines malignen Pleuraergusses – seltener Lungen- oder Lebermetastasen) haben eine sehr schlechte Prognose. Das mediane progressionsfreie Überleben beträgt 12 Monate, das durchschnittliche Gesamtüberleben 30 bis 36 Monate.1
Möglichst radikale Chirurgie: Selbst in diesen fortgeschrittenen Tumorstadien behält die operative Behandlung im Sinne einer möglichst radikalen Chirurgie, mit dem Effekt einer R0- oder R1-Resektion (Resttumor < 1 cm), zentrale prognostische Bedeutung. Laut einer EORTC-Studie sinkt das mediane Gesamtüberleben nach optimaler Chirurgie von 36 Monaten auf 26 Monate bei suboptimal operierten Patientinnen.
In solch fortgeschrittenen Tumorstadien kann die Operabilität oft sehr schwer vorhergesagt werden. Die bildgebende Diagnostik (MRT, CT) sowie die Tumormarkerbestimmung (CA 125, CA-125/CEA-Ratio) ergeben nur unzufriedenstellende Aufschlüsse über eine mögliche Resektabilität.2 Nur die invasive Diagnostik kann eine deutliche Verbesserung der Einschätzung der Resektabilität erzielen. Ein Endoskopie-Score wurde von Anna Fagotti erarbeitet, der nach diagnostischer Laparoskopie die Resektabilität mit hoher Wahrscheinlichkeit voraussagen lässt (Fagotti-Score3).
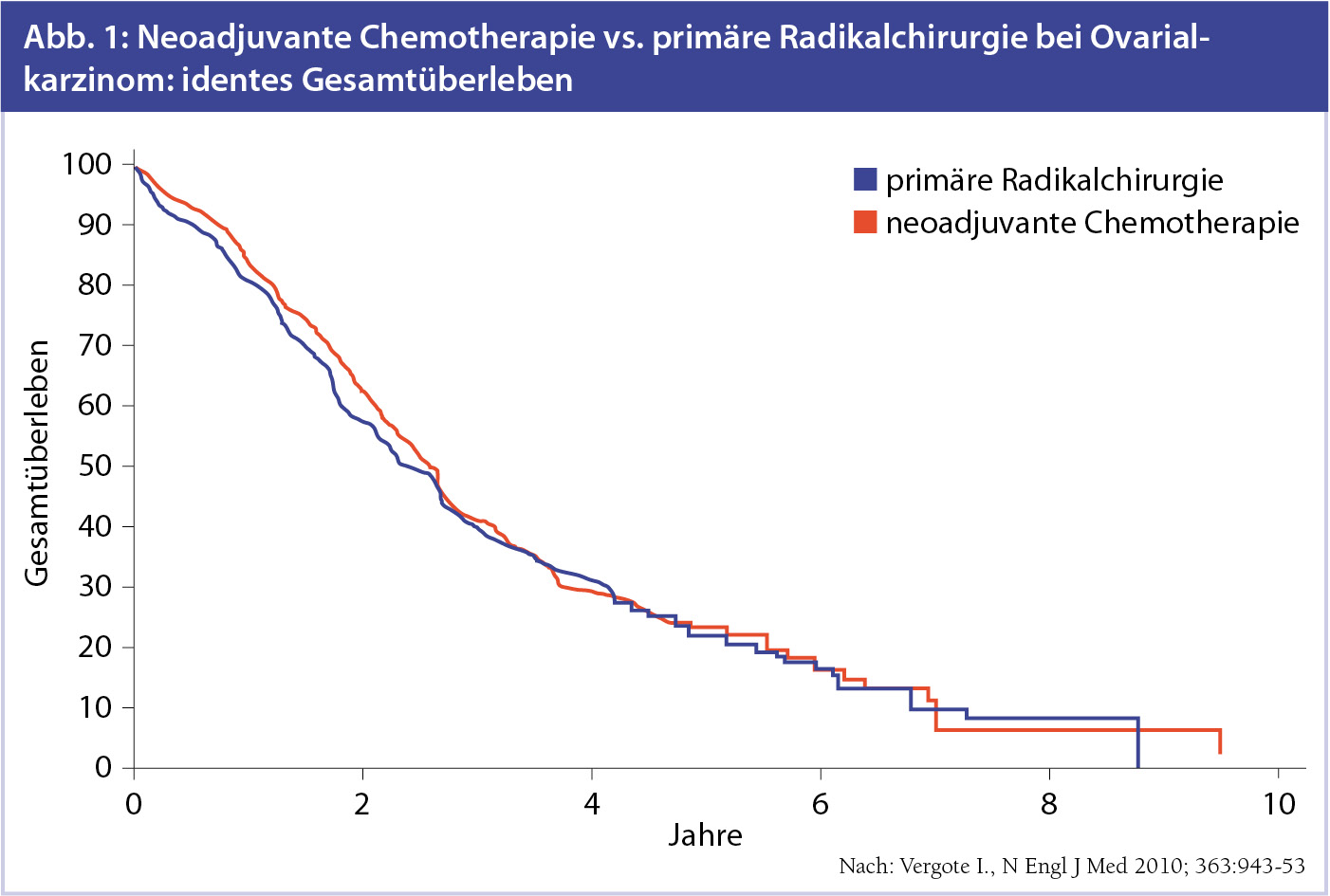
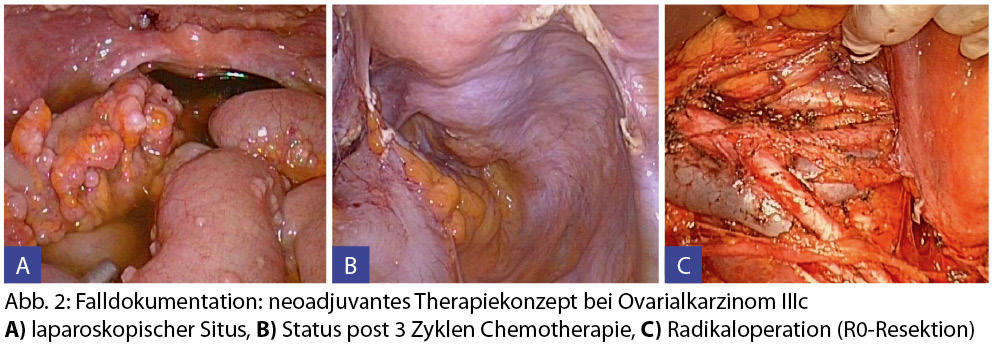
Niedrigere Morbidität durch neoadjuvante Therapie: Bei primär nicht möglicher radikaler Chirurgie sollte die neoadjuvante Chemotherapie ins Auge gefasst werden. Eine Arbeit von Vergote bestätigt die Gleichwertigkeit einer neoadjuvanten Chemotherapie gefolgt von radikaler interventioneller Chirurgie verglichen mit primärer Radikalchirurgie und konsekutiver Chemotherapie. Es ergaben sich idente Ergebnisse hinsichtlich des Gesamtüberlebens (Abb. 1).4
Eine Subgruppenanalyse zeigte hiebei jedoch eine deutlich geringere peri- und postoperative Morbidität in der intervalloperierten Gruppe. Sowohl Grad-3- und Grad-4-Blutungskomplikationen als auch Infektionen und thromembolische Komplikationen wurden auf die Hälfte reduziert.
Auch multiviszerale Eingriffe mussten in einem Drittel der Fälle seltener durchgeführt werden.
CONCLUSIO: Patientinnen mit fortgeschrittenem Ovarialkarzinom im Tumorstadium IIIC und IV sind schwer erkrankte Menschen mit insgesamt sehr schlechter Prognose.
Mittels diagnostischer Pelviskopie und standardisiertem Scoringsystem gelingt es in einem hohen Prozentsatz, die radikale Resektabilität der Primärerkrankung vorauszusagen. Dies erspart vielen Patientinnen eine inadäquate Primäroperation.
Unter dem Blickwinkel eines durchschnittlichen Gesamtüberlebens von 32 bis 36 Monaten muss jedoch der Vorteil einer primär radikalen, multiviszeralen Chirurgie kritisch der Beeinträchtigung der Lebensqualität (Anus praeter, Kurzdarmsyndrom, Lymphozelen, Dyspepsie) gegenübergestellt werden. Hier gewinnen neoadjuvante Therapiekonzepte, speziell mit neuen Möglichkeiten der Antikörper-Therapie (Angiogenese-Hemmer) zunehmend an Bedeutung.