Der Einsatz des DaVinci®-Systems in der Urogynäkologie
Die vaginale Deszensuschirurgie hat in Österreich historisch bedingt einen sehr hohen Stellenwert, weshalb bei apikalen Defekten sehr häufig eine Kolporrhaphie mit sakrospinaler Fixation nach Amreich-Richter durchgeführt wird. Der Nachteil dieser Methode liegt vor allem in einer hohen Rezidivrate im vorderen Kompartiment sowie einer Dyspareunie. Mit vaginalen Meshes ist zwar ein sehr gutes anatomisches Ergebnis zu erzielen, jedoch sind Komplikationen wie Mesh-Exposition oder Dyspareunien nicht selten (FDA, 2011).
Minimal invasiver abdominaler Zugang: Vor allem für jüngere bzw. aktive Frauen scheint der abdominale Zugangsweg der bessere zu sein (Cochrane 2010; C. Maher). Der Nachteil der verlängerten Rekonvaleszenz nach Laparotomien im Vergleich zu vaginalen Operationen kann mit der minimal invasiven laparoskopischen Chirurgie umgangen werden. Im Vergleich zur vaginalen Meshchirurgie schneidet die laparoskopische Sakrokolpopexie im Hinblick auf die Anzahl der Reoperationen sowie des POP-Q-Scores etwas besser ab (Maher, AJOG 2011). Diese ist jedoch durch eine sehr lange Lernkurve gekennzeichnet. Deutlich flachere Lernkurven werden für die roboterassistierte laparoskopische Sakropexie (RALS) beschrieben (Akl Surg Endosc 2009 Oct). Die Ergebnisse der RALS sind mit der offenen OP-Technik vergleichbar (Siddiqui, AJOG 2012 Feb; Geller, Urology 2012). Die Vorteile des roboterunterstützten Operierens liegen vor allem im Bereich der ausgezeichneten Visualisierung, der Länge sowie der 360°-Beweglichkeit der Instrumente und somit einfacheren Nahttechnik am Beckenboden. Als nachteilig sind vor allem höhere Kosten zu betrachten.
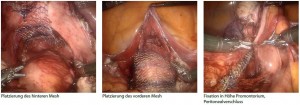
Erfahrungen mit roboterassistierter laparoskopischer Sakropexie (RALS) am Klinikum Wels: Zwischen Oktober 2011 und Mai 2012 wurden im Klinikum Wels 12 RALS durchgeführt. Alle 12 Patientinnen hatten präoperativ einen symptomatischen Prolaps im POPQ- Stadium III/IV. Das Alter der Patientinnen lag zwischen 41 und 73 Jahren. Bei 10 Patientinnen war der Uterus erhalten und es wurde konkomitant zur Sakropexie eine suprazervikale Hysterektomie durchgeführt. Bei 2 Patientinnen lag ein Prolaps des Scheidenblindsackes vor. Operationstechnik: Im vorderen Kompartiment wurde die Blase bis in Höhe des Blasenhalses von der Scheide abpräpariert. Im hinteren Kompartiment das Rektum von der Scheide gelöst und die Levatoren beidseits dargestellt. Das vordere Mesh wurde mit einer nicht-resorbierbaren Naht (Ethibond 2/0) an der Scheide in Höhe des Basenhalses und mit 2 weiteren an der Zervix bzw. am Scheidenapex fixiert. Das hintere mit jeweils einer Naht an den Levatoren sowie 2 weiteren an Zervix/Scheidenapex. Beide Meshes wurden mit einer Naht am Ligamentum longitudinale in Höhe des Promontoriums fixiert. Resultate: Die OP-Dauer lag zwischen 280 und 180 min. An Komplikationen hatten wir bei einer Patientin ein Kompartmentsyndrom sowie bei einer weiteren eine Wundheilungsstörung im Bereich des Kameratrokars zu verzeichnen. Bei einer Patientin musste aufgrund einer Blutung (V. ilium circumflexa profunda) auf einen offenen Zugang konvertiert werden. 10 Patientinnen hatten postoperativ ein Prolapsstadium 0, 2 Patientinnen ein Stadium I. Die postoperative Aufenthaltsdauer betrug 2–7 Tage. Die subjektive Zufriedenheit der Patientinnen war sehr hoch.
Zusammenfassung: Vor allem bei jüngeren bzw. aktiveren Patientinnen mit apikalem Beckenbodendefekt bietet eine laparoskopische Deszensuskorrektur eine vielversprechende Therapieoption mit evidenzbasierten Vorteilen. Die roboterassistierte Laparoskopie bringt gerade im Bereich des Beckenbodens Vorteile im Handling und gilt als sicheres Verfahren mit sehr guten Ergebnissen.