Follow-up-Daten zur Lenvatinib-Pembrolizumab-Kombinationstherapie
Assoc. Prof.in Dr.in Vicky Makker, Onkologin am Memorial Sloan Kettering Cancer Center, eröffnete ihren Vortrag mit dem Hinweis darauf, dass beim EC die Sterblichkeitsrate in den letzten Jahren nicht gesunken sei. Die Ursache dafür sei nicht in einer ineffektiven primären Therapie zu suchen, sondern in den unzureichenden Behandlungsmöglichkeiten bei fortgeschrittenen Karzinomen, führte sie weiter aus. Die folgenden Vorträge zeigten, dass nicht nur neue Medikamente, sondern auch ein differenzierteres Wissen über molekulare Eigenschaften der Tumoren für eine Änderung des aktuellen Therapiestandards sprechen.
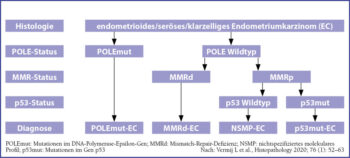
Molekulare Klassifikation
Wie bei vielen Tumorklassifikationen hat die molekulare Diagnostik auch beim EC Einzug gehalten. Dr. Tjalling Bosse, Pathologe am Leiden University Medical Center, erklärte einige prognostisch relevanten Mutationen und präsentierte neue Erkenntnisse zu diesen. Abbildung 1 zeigt die Klassifikation nach den relevanten Mutationen, die den neuen Standard darstellt. Eine Mutation im DNA-Polymerase-Epsilon-Gen (POLEmut) ist prognostisch besonders günstig und in naher Zukunft auch schnell und preiswert nachweisbar.2 ECs mit Mutationen im Tumorsuppressorgen p53 (p53mut) haben die schlechteste Prognose, bieten aber als einzige Subgruppe teilweise HER2 als therapeutisches Ziel.3 Von den als NSMP (nichtspezifiziertes molekulares Profil-ECs) klassifizierten ECs sind 95% Östrogenrezeptor-positiv und bieten hier einen therapeutischen Angriffspunkt.4Für Patientinnen mit Mismatch-Repair-defizienten (MMRd) ECs wird die Immuntherapie die größten Vorteile bieten, merkte Dr. Bosse an. Hier konnten häufig verschiedene molekulare Marker wie PD-1, PD-L1 oder Methylierungsstatus als Targets identifiziert werden.5
Assoc. Prof.in Dr.in Vicky Makker ergänzte, dass für MMR-profiziente (MMRp) ECs in verschiedenen Studien durchwegs schlechte Ansprechraten gefunden wurden. Auffallend sei jedoch, dass bei denjenigen Patientinnen, die dennoch auf die Therapie ansprachen, ein dauerhafter Therapieerfolg erzielt werden konnte.
Kombinationstherapie Lenvatinib-Pembrolizumab
Die Wirksamkeit des PD-1-Inhibitors Pembrolizumab in Kombination mit dem Multikinaseinhibitor Lenvatinib bei fortgeschrittenen ECs wurde bereits in der Phase-Ib/II der KEYNOTE-146/Studie 111 untersucht.6 Das unabhängig vom MMR-Status gefundene Ansprechen bewegte die FDA zu einer Zulassung der Kombinationstherapie für die Behandlung von fortgeschrittenen MMRp-ECs nach systemischer Therapie.
KEYNOTE-775/Studie 309 wurde früh als Nachfolgestudie initiiert. In die Open-Label-Phase-III-Studie wurden 827 Patientinnen eingeschlossenen, randomisiert, 1 : 1 nach MMR-Status stratifiziert und entweder der Standard-of-Care-Chemotherapiegruppe (SoC-CT; Paclitaxel oder Doxorubicin nach individueller ärztlicher Entscheidung) oder der Lenvatinib-Pembrolizumab-Gruppe zugeteilt. Die Therapie in der Interventionsgruppe wurde in 3-Wochen-Zyklen mit Lenvatinib 20 mg oral täglich und Pembrolizumab 200 mg intravenös einmalig pro Zyklus verabreicht. Die primären Endpunkte waren das mediane PFS (mPFS) und das mediane Gesamtüberleben (mOS), sekundäre Endpunkte unter anderem die objektive Ansprechrate (ORR), die mediane Dauer des Ansprechens (mDOR) und die Sicherheit jeweils in den einzelnen Studiengruppen und in der Untergruppe der MMRp-ECs.7
Schon die primäre Auswertung dieser Studie führte zu einer Zulassung von Lenvatinib-Pembrolizumab für das fortgeschrittene EC durch die EMA.
KEYNOTE-775/Studie 309: 16-Monate-Follow-up8
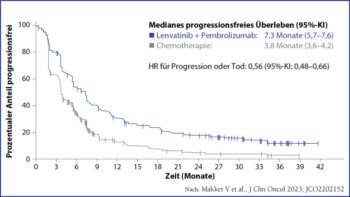
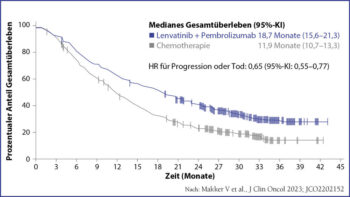
Im Rahmen des Kolloquiums präsentierte Assoc. Prof.in Dr.in Makker die 16-Monate-Follow-up-Daten der Studie. Die Ergebnisse bestätigen weiterhin die anhaltende Überlegenheit der Lenvatinib-Pembrolizumab-Therapie gegen die SoC-CT. Das mPFS lag insgesamt bei 7,3 Monaten mit der Kombinationstherapie gegenüber 3,8 Monaten mit der SoC-CT (Abb. 2). Für die Untergruppe der MMRp-ECs ergabsich für das mPFS 6,7 vs. 3,8 Monate. Unter der Kombinationstherapie konnte bei Patientinnen mit MMRp-ECs das mOS um 5,8 Monate (Lenvatinib-Pembrolizumab: 18,0 vs. SoC-CT: 12,2) verlängert werden. Unabhängig vom MMR-Status betrug das mOS unter der Kombinationstherapie 18,7 Monate vs. 11,9 unter SoC-CT (Abb. 3).
Die ORR in der Untergruppe der MMRp-ECs lag bei 32,4% für die Lenvatinib-Pembrolizumab-Gruppe gegen 15,1% in der SoC-CT-Gruppe. Für die gesamte Studie ergaben sich die ORR-Werte von 33,8% vs. 14,7% in ebendiesen Studienarmen. Bei den MMRp-ECs ergaben sich für die mDOR 9,3 gegenüber 5,7 Monaten und für alle unabhängig vom MMR-Status 12,9 vs. 5,7 Monate, jeweils die Lenvatinib-Pembrolizumab-Gruppe favorisierend.8
Sicherheit und Anwendung: In der primären Auswertung der KEYNOTE-775/Studie 309 traten in beiden Studiengruppen bei nahezu allen Patientinnen (>99%) Nebenwirkungen auf, die allerdings großteils beherrschbar waren. Ein dauerhaftes Absetzen von zumindest einem Studienmedikament erfolgte hier in der Lenvatinib-Pembrolizumab-Gruppe bei 33,0%, gegen 8,0% in der SoC-CT. In der aktuellen Auswertung wurden keine neuen Sicherheitssignale beobachtet. Das Sicherheitsprofil war vergleichbar mit der primären Auswertung.8
Laut Assoc. Prof.in Dr.in Makker spielen neben den Komorbiditäten und der Krankheitslast auch die Wirksamkeit, Verträglichkeit und Lebensqualität eine Rolle bei der Wahl der verfügbaren Zweitlinientherapie. Sie empfiehlt ihren Patientinnen mit rekurrenten fortgeschrittenen MMRp-EC aufgrund der aktuellen Studienlage die Kombinationstherapie Lenvatinib-Pembrolizumab. Da viele Patientinnen unabhängig von der molekularen Klassifikation von einer Lenvatinib-Pembrolizumab-Kombinationstherapie profitieren würden, seien laut Makker weitere Studien relevant. Einen weiteren Einblick könnte die bereits laufende Studie LEAP-001 gewähren, bei der Lenvatinib-Pembrolizumab gegen Chemotherapie bei Stadium-III- und -IV-ECs in der Erst- und Zweitlinie untersucht wird.9 Die Ergebnisse dieser Studie werden voraussichtlich Ende dieses Jahres erwartet und werden zeigen, ob die platinbasierte Chemotherapie in der Erstlinie als Standardbehandlung bestehen bleibt.*n