Neoadjuvante Therapie des HER2-positiven Mammakarzinoms – Daten zu Biologicals im präoperativen Setting
Die Identifikation des überexprimierten Human Epidermal Growth Factor 2 (HER2) als Target für eine zielgerichtete Therapie hat dank effektiver Therapeutika zu einer wesentlichen Verbesserung der primär schlechten Prognose der HER2-positiven Subgruppe des Mammakarzinoms geführt. Der Einsatz des monoklonalen HER2-Antikörpers Trastuzumab (Herceptin®) nach oder in Kombination mit adjuvanter Chemotherapie führt zu einer signifikanten Verlängerung des krankheitsfreien Überlebens in diesem Kollektiv. Bei Mammakarzinomen und insbesondere bei HER2-positiven Tumoren besteht ein hohes Risiko für das Auftreten zerebraler Metastasen. Während Trastuzumab aufgrund seiner molekularen Größe die Blut-Hirn-Schranke nicht überwinden kann, ist Lapatinib (Tyverb®), der duale Tyrosinkinaseinhibitor, in der Senkung der Inzidenz und Behandlung von Hirnmetastasen effektiv.
Chemotherapie plus Biological: Durch Kombination unterschiedlicher medikamentöser Therapiemodalitäten wird versucht, die Behandlungseffektivität zu steigern. So stellt die neoadjuvante Polychemotherapie bei lokal fortgeschrittenem bzw. inflammatorischem Mammakarzinom den Goldstandard dar, allerdings nimmt auch in dieser Indikation die additive, zielgerichtete Therapie mit Herceptin® bei HER2-positiven Tumoren einen zunehmend größeren Stellenwert ein. Trastuzumab konnte in Kombination mit Polychemotherapie in mehreren Phase-II-Studien pCR-Raten von 12–76 % erreichen, in großen Phase-III-Studien zeigte die Kombinationstherapie deutlich höhere pCR-Raten und ein längeres Event-freies Überleben.
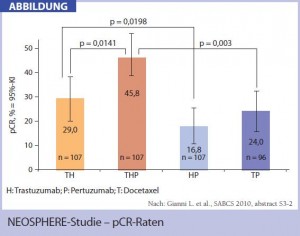
Chemotherapie plus kombinierte Biologicals: Anhand der heute verfügbaren Daten scheint eine kombinierte zielgerichtete Therapie auch im neoadjuvanten Setting HER2-positiver Tumoren deutlich wirksamer zu sein als eine Monotherapie. Präliminäre Ergebnisse der Neo-ALTTO-Studie (Neo-Adjuvant Lapatinib and/or Trastuzumab Treatment Optimisation) ergaben für den Lapatinib+Trastuzumab-Chemotherapiearm gegenüber den Lapatinib- bzw. Trastuzumab-Monotherapiearmen signifikant höhere pCR-Raten (51 vs. 25 %). Weiters zeigten erste Ergebnisse des NEOSPHERE-Trials (einer randomisierten Phase-II-Studie), die beim SABCAS 2010 vorgestellt wurden, dass durch die Kombination Trastuzumab und Pertuzumab (Omnitarg®) in Verbindung mit Docetaxel (Taxotere®) gegenüber den Mono-Biological-Armen in Verbindung mit Docetaxel (Trastuzumab + D und Pertuzumab + D) signifikant höhere pCR-Raten zu erzielen sind. Pertuzumab ist ein humanisierter, monoklonaler Antikörper, der gegen HER2 gerichtet ist. Experimentell wurde basierend auf dem komplementären Mechanismus von Trastuzumab und Pertuzumab ein synergis – tischer Effekt festgestellt.
Zytostatikafreie Biological-Kombination: Besonders hervorzuheben sind die Ergebnisse des Zytostatika-freien Therapiearms der NEOSPHERE-Studie (duale Therapie mit Trastuzumab und Pertuzumab), der bei immerhin 17 % der Brustkrebspatientinnen eine pCR zeigte. Es wird in Zukunft eine besondere Herausforderung sein, mit Hilfe entsprechender Biomarker diejenigen Patientinnen zu identifizieren, die von einer Chemotherapiefreien Kombination profitieren könnten.