64. Jahrestagung der American Academy of Neurology (AAN) 2012 – Aktuelles zur Nervenregeneration
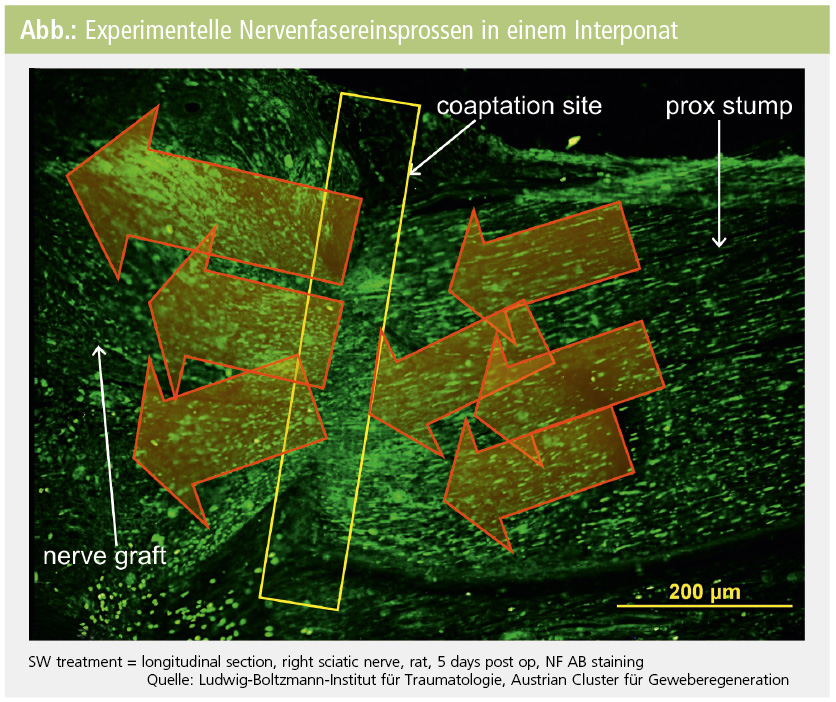
Prof. Hoke beschrieb in seinem Vortrag „The long denervated stump“ anhand von Nervenverletzungen die Formen und Möglichkeiten der Nervenregeneration. Bei länger bestehender Denervation, insbesondere bei Nervendurchtrennungen, ist die Aussicht auf Reinnervation nur gering. Das Einwachsen von Axonen erreicht bei proximalen Nervenverletzungen fast nie die distalen Abschnitte. Die diskutierten Einwachsgeschwindigkeiten von 1 mm/Tag sind Maximalwerte bei besten Bedingungen. Sensible Fasern haben eine höhere Aussicht auf eine erfolgreiche distale Innervation als motorische Fasern, die die terminalen Abschnitte selten erreichen. Bei der Einsprossung ist die Umgebung der Axone sehr wichtig. Der Einfluss von Heat-Shock-Proteinen (Hsp27) und Transkriptasefaktoren (ARF3) werden derzeit untersucht. Als wichtige Entwicklung bei der Erforschung der Regeneration wurde auch auf „Nerve Growth Factor“ und andere Faktoren wie Osteopontin und Clusterin von Prof. Zochodne eingegangen.
Nervenchirurgie: Eine wichtige Frage bei Nervenverletzungen ist, wann eine Operation indiziert ist. Prof. Rajiv Midha stellte eine einprägsame und pragmatische „Rule of three“ auf: Bei scharfer Durchtrennung Operation nach drei Tagen, bei Lazeration nach drei Wochen, bei ausbleibender Reinnervation nach stumpfem Trauma nach drei Monaten. Die Indikation zur Operation wird also von der Verletzungsart und durch die Sneddon’sche Klassifikation der Nervenverletzung bestimmt. Wenn keine Kontinuität herzustellen ist, sind Interponate einzusetzen. Prof. Midha erwähnte in diesem Zusammenhang Prof. Millesi als Erfinder und Vorreiter der Nerventransplantation. Lange Verzögerungen bei der Indikation zur Nervenchirurgie nach Traumen sind als „missed windows of opportunity“ anzusehen.
Eines der Hautprobleme in der Nervenchirurgie ist die Überwindung von Abständen zwischen den Nervenstümpfen („Gaps“). Primär wird vorwiegend die Nerventransplantation eingesetzt. An der Entwicklung von Vehikeln (Scaffolds) zur Überbrückung von Nervendefekten wird weltweit geforscht. Verschiedene Polymere und biologisch abbaubare Materialen werden untersucht, sind aber im praktischen Einsatz noch nicht in Verwendung.
Fortschritte wurden bei der Chirurgie des Plexus brachialis erzielt, wo neben Interponaten auch Anastomosen mit anderen Nerven wie dem Nervus phrenicus oder Interkostalnerven oder auch mit Anteilen aus dem kontralateralen Plexus brachialis durchgeführt werden. Diese Möglichkeiten sind neurologisch interessant, auch aufgrund von fMRT-Bildern, die die Neuroplastizität bei der Reinnervation belegen, und unterstützen die Äußerung von Prof. Midha, „nerve repair changes the brain“.
Chemotherapieinduzierte Neuropathien: Regeneration im Sinne der Wiedererlangung der Funktion ist auch bei chemotherapieinduzierten Neuropathien wichtig und wurde von Prof. Anthony Windebank besprochen. Die Neurotoxizität von Chemotherapien ist ein zunehmend therapielimitierender Faktor, und die Anstrengungen richten sich einerseits auf die Protektion peripherer Nerven und andererseits auf Möglichkeiten der Förderung der Regeneration. Windebank wies auf die verschiedenen neurotoxischen Substanzen (Platine, Taxane, Vincaalkaloide, Bortezomib) hin und demonstrierte, dass unterschiedliche pathogenetische Mechanismen verantwortlich sind. Bei Platinen sind vorwiegend die postmitotischen Neurone der Spinalganglien betroffen. Bei Taxanen und Vincaalkaloiden sind andere Mechanismen wie Störungen der Mikrotubulusfunktion entweder durch Polymerisation oder durch Störungen der axonalen Transportsysteme die Ursache der Neurotoxizität.
Anhand von Drosophilamodellen werden die Mechanismen untersucht, wobei auch den Mitochondrien eine besondere Rolle zugemessen wird. Auch bei neuen Substanzgruppen wie den JAK1- und JAK2-Inhibitoren können Neuropathien auftreten. In Zukunft wird auch mehr auf Langzeitschäden geachtet werden müssen, da durch die erfolgreichen onkologischen Behandlungen die Zahl von Langzeitüberlebenden zunimmt.