Komplettremission beim Adenokarzinom des gastroösophagealen Übergangs
Anamnese und Diagnose
Im Februar 2021 erfolgte über den Hausarzt die Zuweisung eines männlichen Patienten (68 Jahre), der über Gewichtsabnahme und Schluckbeschwerden klagte. Zur Abklärung der Symptomatik wurde eine Gastroskopie durchgeführt, wobei eine nicht passierbare Stenose festgestellt wurde, die Einengung befand sich im Bereich des distalen Ösophagus. Die histologische Untersuchung der Biopsie ergab ein Malignom entsprechend einem Adenokarzinom des gastroösophagealen Übergangs (GEJC, AEG-Karzinom). Im Tumor-Staging mittels CT-Thorax/Abdomen waren multiple Lebermetastasen und Lymphknotenmetastasen ersichtlich (Abb. 1).
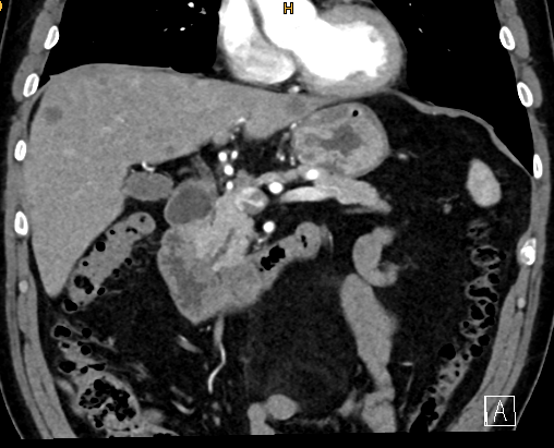
Abb. 1: CT Thorax/Abdomen vom 8.2.2021
Die molekularen Analysen des Tumorgewebes ergaben eine Mikrosatelliteninstabilität und einen HER2-Status 2+, die Zusatzuntersuchungen mittels SISH („silver-enhanced in situ hybridization“) zeigten für HER2 keine Amplifizierung. Die NTRK-Fusionen waren dem Befund nach negativ und der PD-L1 Combined Positive Score (CPS) lag bei einem Wert von 10.
Als Begleiterkrankungen waren arterielle Hypertonie sowie ein mäßig differenziertes, tubulokribröses Adenokarzinom der Prostata (pT2c Grad 2 R0 L0 V0 Pn1; UICC 2017) bekannt. Im Jahr 2017 wurde bei dem Patienten eine radikale Prostatektomie (R-LRPE, „nervesparing“ beidseits) durchgeführt.
Therapieschema nach CheckMate 649
Gemäß den Resultaten der Phase-III-Studie CheckMate 649, die einen signifikanten Überlebensvorteil durch den Zusatz von Immuntherapie zur Chemotherapie ergeben hatten,1 wurde der Patient mit dem Schema Nivolumab + FOLFOX behandelt. Die Patientenpopulation in CheckMate 649 umfasste Patienten mit reiner Adenohistologie, die EU-Zulassung erfolgte für Adenokarzinome des Ösophagus, des gastroösophagealen Übergangs und des Magens mit HER2-negativem Status und einem PD-L1 CPS ≥ 5.
Immunchemotherapie: Die Therapie mit 6 Zyklen FOLFOX in Kombination mit
240 mg Nivolumab fand ab Februar 2021 über einen Zeitraum von 5 Monaten statt. Der Patient hat die Behandlung gut toleriert und keine immunassoziierten Nebenwirkungen (IRAE) entwickelt.
Bereits beim ersten Zwischen-Staging zeigte das CT Thorax/Abdomen eine partielle Remission (PR). Die Schluckbeschwerden hatten sich rasch gebessert, was zu einer Verbesserung der Nahrungsaufnahme und in der Folge zu einer Gewichtszunahme von 77 kg auf 86 kg führte. In der durchgeführten Gastroskopie war die Stenose wieder passierbar. Der ECOG Performance Status des Patienten hat sich im Verlauf der Therapie von ECOG 1 auf ECOG 0 gebessert.
Weiterführung der Immuntherapie: Die Monotherapie mit Nivolumab wurde fortgesetzt, das aktuelle CT Thorax/Abdomen im Juli 2023 zeigte nunmehr eine Komplettremission (Abb. 2) bei gleichzeitig guter Verträglichkeit ohne Auftreten von IRAEs. Aufgrund des anhaltenden Ansprechens (derzeitiges PFS 30 Monate) wird die Behandlung weitergeführt.
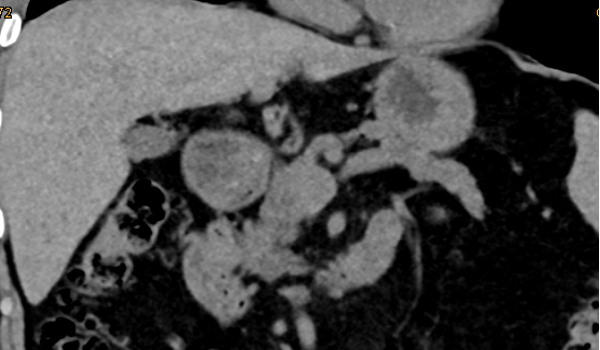
Abb. 2: CT Thorax/Abdomen vom 20.7.2023 zeigt Komplettremission

























































































