Personenschutz
Nachdem die Sensitivität eines einzelnen nasopharyngealen Abstrichs in der Frühphase der Erkrankung bei nur 70 % liegt, ist ein negatives Ergebnis alleine nicht aussagekräftig. Dies führt für die Mitarbeiter im Gesundheitssystem (Health Care Workers, HCW) zu neuen Belastungen. Zum einen ist mit einer erhöhten Arbeitsbelastung zu rechnen, zum anderen bestehen auch Ängste, etwa selbst an SARS-CoV-2 zu erkranken oder andere Menschen, z. B. Angehörige oder Arbeitskollegen, zu infizieren. Diese Ängste, eventuelle Stigmatisierung im privaten Umfeld als Folge des beruflichen Kontakts mit SARS-CoV-2 und Verunsicherungen durch sogenannte „fake news“ können dazu führen, dass HCW ihrer beruflichen Tätigkeit nicht mehr nachkommen wollen. Dabei spielt die Sorge einer unkontrollierten Krankheitsausbreitung durch verschiedene Überträger eine wichtige Rolle, wobei als Überträger sowohl Personen als auch kontaminierte Gegenstände, etwa gebrauchte Kittel, Masken oder medizinische Geräte, fungieren können. Somit kommt in Pandemiezeiten dem Thema „Personenschutz“ – nämlich Schutz vor Ansteckung, aber auch Schutz vor weiterer Krankheitsverbreitung – eine zentrale Bedeutung zu.
„Traffic Control Bundling“: Im Rahmen der SARS-Pandemie 2002/2003 in Taiwan hat sich „Traffic Control Bundling“ (TCB) als höchst effektive Strategie erwiesen, die Infektionsraten unter den HCW zu minimieren. Eine Auswertung dieser Strategie durch die Taiwan Centers for Disease Control konnte zeigen, dass in 18 Spitälern mit TCB kein HCW und nur 2 Patienten eine nosokomiale SARS-Infektion entwickelten. Demgegenüber kam es in 33 Kontrollspitälern bei 115 HCW und bei 203 Patienten zu einer SARS-Erkrankung. TCB beinhaltet:
- Triage außerhalb von Krankenhäusern: Also Screening kranker Personen vor dem Betreten des Krankenhauses (z. B. in spezialisierten Gebäuden, Zelten u. a.) um sicherzustellen, dass virusinfizierte Erkrankte in Kontaminationszonen umgeleitet werden können.
- Einrichtung von Kontrollpunkten an den Eingängen: Hier erhalten HCW, Patienten und Besucher Informationen über die geltenden Abläufe und Hygienemaßnahmen und werden dann in die jeweiligen Zonen weitergeleitet.
- Einrichtung von getrennten Risikozonen: Kontaminationszone, Transitionszone, saubere Zone, welche jeweils durch eigene Kontrollpunkte getrennt sind. TCB, adaptiert für die aktuelle SARS-CoV-2-Pandemie, könnte etwa folgendermaßen aussehen: Positiv getestete Patienten werden direkt auf Isolierstationen gebracht (hot zone). Patienten mit atypischen Symptomen, deren Testergebnis nicht konklusiv ist, werden für die Dauer der Inkubationszeit in Quarantänestationen betreut (intermediate zone). SARS-CoV-2-negative Patienten werden an den normalen Stationen (clean zone) weiterbehandelt.
Entscheidend sind dabei getrennte Zugangsmöglichkeiten zu den jeweiligen Bereichen mit Transitionszonen, in denen adäquate Desinfektionsmöglichkeiten und Schutzkleidung zur Verfügung stehen, bevor zwischen verschiedenen Bereichen gewechselt wird. Dort müssen auch Möglichkeiten zur Entsorgung kontaminierter Gegenstände geschaffen werden. Eine wesentliche Voraussetzung für die erfolgreiche Umsetzung von TCB ist zudem die frühzeitige Schulung der HCW mit entsprechenden Trainings im Anund Ablegen der Schutzkleidung, in der Durchführung der Desinfektionsmaßnahmen und im sicheren Gebrauch diverser medizinischer Geräte (z. B. Respirator, Absauggeräte u. a.). Ebenso müssen Patienten und Besucher an den jeweiligen Kontrollpunkten über vorgeschriebene Schutzmaßnahmen und die strikte Einhaltung der getrennten Zonen instruiert werden.
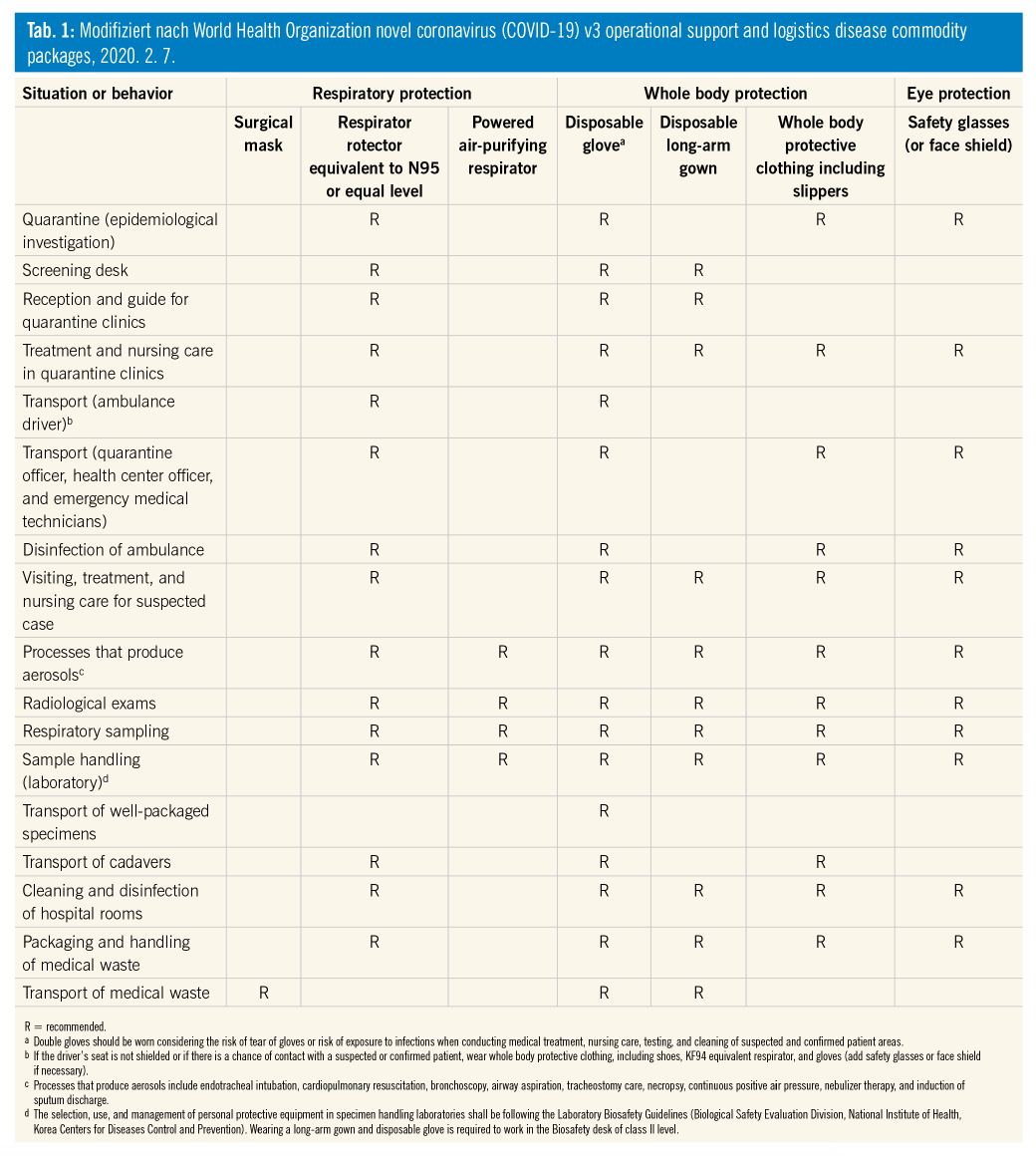
Ein wesentlicher Bestandteil des Personenschutzes in der aktuellen SARS-CoV-2-Pandemie besteht zunächst im Befolgen der allgemeinen Empfehlungen (Abstand halten, Händewaschen, allgemeine Hygiene). Das Einhalten eines Schutzabstandes ist jedoch für HCW nicht möglich, weshalb der individuellen Schutzausrüstung (personal protective equipment, PPE) besondere Bedeutung zukommt, um sowohl als Prophylaxe einer Selbstinfektion wie auch vor weiterer Virusverbreitung zu dienen. Hier kann auf die umfassenden Erfahrungen aus dem asiatischen Raum zurückgegriffen werden. Außerdem hat die World Health Organization (WHO) Guidelines veröffentlicht, welche das genaue Profil der medizinischen bzw. pflegerischen Tätigkeit und das jeweils damit assoziierte Risiko einer Exposition und Virusübertragung berücksichtigen. Diese werden regelmäßig nach den neuesten wissenschaftlichen Erkenntnissen aktualisiert und sind abrufbar. In modifizierter Form sind diese der Tab. 1 zu entnehmen.
In den WHO-Empfehlungen werden auch administrative Kontrollen, z. B. die Sicherstellung von Ressourcen für die Durchführung von Infektionsprophylaxen und Triagen, die Anpassung der Personal/Patienten-Ratio (Absage unnötiger Termine, sorgfältige Abwägung erforderlicher Untersuchungen/Kontrollen/Therapien), Qualität und Quantität der PPE, ebenso wie bauliche und Kontrollmaßnahmen im direkten Arbeitsumfeld (z. B. Sicherstellung des 1-m-Mindestabstandes der Patienten untereinander und zwischen Personal und Patient), Bereitstellung adäquat belüfteter Isolierzimmer für COVID-19-Erkrankte usw. definiert. Genauere Informationen hierzu sind online abrufbar.
Infektionsprophylaxe und Mitarbeiterschutz Da eine entsprechende Individualisolation zur Infektionsprophylaxe im Gesundheitsbereich wenig praktikabel erscheint, kommt bei einer solchen im Wesentlichen durch Tröpfcheninfektion übertragenen Erkrankung dem Einsatz von Gesichts- bzw. Atemmasken besondere Bedeutung zu. Im Folgenden sollen die einzelnen Maskentypen bzw. Schutzklassen besprochen werden. OP-Masken müssen gemäß einem europäischen Normenentwurf eine 95 %ige Filterwirkung gegenüber Bakterien haben. Vorschriften zur Prüfung der Gesamtleckage, die den dichten Sitz an Hals und Gesicht berücksichtigt, sind für OP-Masken nicht vorgeschrieben. OP-Masken schützen in erster Linie den Patienten und weniger die Träger der Maske. Es besteht weiters Konsens, dass nur eine enganliegende OP-Maske mit modellierbarem Nasenbügel eine Schutzwirkung für den Träger hat. Einlagige Papier-Gesichtsmasken sind unwirksam. Zum Schutz der Beschäftigten und damit des medizinischen Personals sollen partikelfiltrierende Halbmasken (FFP-Masken, face filtering piece) aufgrund ihres Partikelrückhaltevermögens (< 5 μm) und der definierten Gesamtleckage besser geeignet sein. Bei Infektionen, die aerogen übertragen werden, sind die jeweiligen Viren, Bakterien oder Pilze an Tröpfchen (Durchmesser > 10 μm) oder nach Verdampfen der Wasserhülle an einen Tröpfchenkern (< 10 μm) gebunden. So kann der Erreger auch über eine Distanz von bis zu drei Metern mit der Atemluft übertragen werden. Wie Untersuchungen während der SARS-Epidemie 2002–2003, aber auch neuere Labortests ergaben, schützen einfache, einlagige Papiermasken (übliche OP-Masken sollten mehrlagig sein), wie in Asien verbreitet, nur unzureichend vor einer Infektion. Der medizinische Mund-Nasen-Schutz (MNS), der nicht den Tragenden, sondern den Patienten vor einer Infektion schützen soll, zählt zu den Medizinprodukten. Er wird nicht gemäß der europäischen Atemschutzgerätenorm geprüft.
Je nach Geräteklasse bestehen im medizinischen Bereich Unterschiede in der Gesamtleckage: FFP1 max. 22 %, FFP2 max. 8 % und FFP3 max. 2 %. Es muss aber darauf hingewiesen werden, dass keine mikrobiologische Prüfmethode etabliert ist, die eine generelle Aussage zum Infektionsschutz erlauben würde. Grundsätzlich sollten bei Tätigkeiten, bei denen ein Kontakt zu Verdachtsfällen mit COVID-19 besteht, FFP1-Masken oder zumindest entsprechende Operationsmasken getragen werden. FFP2-Masken sind dann zu tragen, wenn die Beschäftigten Hustenstößen ausgesetzt sind, FFP3-Masken dann, wenn Husten provoziert wird, wie beispielsweise bei einer Bronchoskopie oder Absaugung.
In der ambulanten Versorgung, beispielsweise in der Arztpraxis, soll wie folgt vorgegangen werden: Bei Verdacht auf einen viralen Infekt ist der Patient bis zur Einweisung in das Krankenhaus isoliert in einem separaten Raum unterzubringen und wenn möglich mit einem Mund-Nasen-Schutz auszustatten. Personen, die zu diesem Patienten Kontakt haben, sollen sich unter anderem mit einer FFP1-Maske oder einem den FFP1-Kriterien entsprechenden Mund-Nasen-Schutz schützen. Den Beschäftigten des Rettungstransportwagens werden FFP2-Masken empfohlen.
Innerhalb des Krankenhauses soll der Transport nur als Einzeltransport erfolgen, wobei der Patient nach Möglichkeit eine OP-Maske trägt und das Personal FFP1-Masken oder eine den FFP1-Kriterien entsprechende OP-Maske. Gleiches gilt bei Betreten des Patientenzimmers durch das Personal, es sei denn, dass das Tragen von FFP2-Masken (Hustenstöße) oder FFP3-Masken (entsprechende Tätigkeiten) erforderlich ist.
Ein Mund-Nasen-Schutz (MNS) wie die OP-Masken kann aber auch wirkungsvoll das Auftreffen makroskopischer Tröpfchen im Auswurf von Patienten auf die Mund- und Nasenschleimhaut des Trägers verhindern. Atemschutzmasken dagegen dienen der Abscheidung von u. U. zerstäubten, aerosolischen Partikeln aus der Atemluft.
Im Gegensatz zu einem einfachen Mund- Nasen-Schutz wird der Abscheidungsgrad solcher partikelfiltrierenden Halbmasken (eben der FFP-Masken) durch genormte Prüfungen ermittelt. Je nach Filterdurchlass werden die FFP-Masken den drei Klassen zugeteilt. Während der SARS-Epidemie 2002–2003 hatten einige Studien für sogenannte FFP3-Masken einen gewissen Schutzeffekt nachgewiesen. Der Virusforscher Christian Drosten von der Charité in Berlin bezweifelt jedoch, dass diese Masken alltagstauglich sind. Mit solchen Masken könne man im Alltag nicht lang herumlaufen, sagte er erst kürzlich, da diese auf Dauer die Atmung behindern und das Schwitzen fördern.
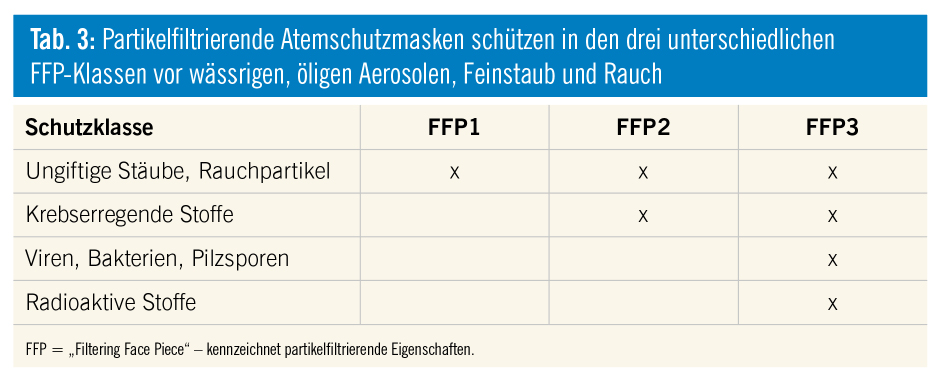
Die EN 149 ist die europäische Norm für FFP-Masken. Geprüfte Masken sind an einem EN 149-Aufdruck und dem CE-Zeichen zu erkennen. Partikelfiltrierende Atemschutzmasken schützen in den drei unterschiedlichen FFP-Klassen vor wässrigen, öligen Aerosolen, Feinstaub und Rauch. Die FFP-Masken schützen aber selbstverständlich nicht vor Gasen und Dämpfen.
FFP1
- Schutz vor ungiftigen und nicht-fibrogenen (nicht-lungenreizend bzw. fibrosierend) Stäuben.
- Einatmung führt nicht zur Entwicklung von Erkrankungen durch solche Stäube, dennoch können die Atemwege gereizt und Gerüche nicht abgehalten werden.
- Sie filtern mindestens 80 % der sich in der Luft befindlichen Partikel bis zu einer Größe von 0,6 μm – und sie dürfen eingesetzt werden, wenn der Arbeitsplatzgrenzwert (für solche Partikel) nicht höher als bis um das 4-Fache überschritten wird.
- Im Bauwesen oder in der Nahrungsmittelindustrie sind diese Grenzwerte im Gegensatz zum medizinischen Bereich definiert; Atemschutzmasken der Klasse FFP1 sind dort meist ausreichend.
- Operationsmasken erfüllen jedoch nur selten die Kriterien einer filtrierenden Halbmaske der Geräteklasse FFP1. Die vor allem im Rahmen der SARS 2002-Krise empfohlenen N95-Masken sind OP-Masken ähnlich und zwischen FFP1 und FFP2 einzuordnen. Ihre Schutzwirkung ist jedoch umstritten.
FFP2
- Schutz vor festen und flüssigen gesundheitsschädlichen Stoffen, Rauch und Aerosolen.
- Diese Partikel können fibrogen sein, was bedeutet, dass sie kurzfristig zur Reizung der Atemwege und langfristig zur Abnahme der Elastizität des Lungengewebes führen können.
- Schutzmasken der Schutzklasse FFP2 eignen sich für Arbeitsumgebungen, in denen sich gesundheitsschädliche und erbgutverändernde Stoffe in der Atemluft befinden.
- Sie müssen mindestens 94 % der in der Luft befindlichen Partikel bis zu einer Größe von 0,6 μm auffangen.
- Eingesetzt werden Atemschutzmasken der Schutzklasse FFP2 beispielsweise in der Metallindustrie oder auch im Bergbau. Dort geraten Arbeiter in Berührung mit Aerosolen, Nebel und Rauch, die langfristig zur Entstehung von Atemwegserkrankungen wie Lungenkrebs führen und die das Risiko von Folgeerkrankungen wie einer aktiven Lungentuberkulose/-silikose massiv erhöhen.
FFP3*
- Schutz vor giftigen und gesundheitsschädlichen Stäuben, Rauch und Aerosolen.
- Im Umgang mit krebserregenden oder radioaktiven Stoffen und Krankheitserregern wie Viren, Bakterien und Pilzsporen wird der Einsatz einer FFP3-Maske empfohlen.
- Gesamtleckage darf nur noch maximal 5 % betragen. Atemschutzmasken der Schutzklasse FFP3 bieten den größtmöglichen Schutz vor Atemluftbelastung.
Cheongyu: Korea Centers for Diseases and Prevention; 2020. Available from http://ncov.mohw.go.kr/infoBoardList.do.