Liposuktion – eine dermatologische Operation
Es ist der Weitsicht meines Lehrers, Univ.-Prof. Dr. Gustav Niebauer (Abb. 1), dem Vorstand der ehemaligen II. Univ. Hautklinik im AKH Wien zu verdanken, dass die ersten routinemäßigen Liposuktionen (Fettabsaugungen) in Österreich schon 1985 an einer Abteilung für Dermatologie durchgeführt wurden. Er war es auch, der mich zur Ausbildung nach Philadelphia schickte und dann auch die erstmalige Anwendung in unserem damaligen OP 34, im Alten AKH Wien, ermöglichte. Es wurden zuerst kosmetische Indikationen behandelt und später auch die schwierigeren kurativen Fälle. Seither ist die Liposuktion fest in der österreichischen Dermatochirurgie verankert.
Die Anfänge der Liposuktion
Die Fettabsaugung (Liposuktion) hat seit der Erstbeschreibung, 1975, eine enorme Entwicklung vollzogen und ist zur meist-durchgeführten kosmetischen Operation weltweit geworden. Durch neue Entwicklungen hat sie hohe Qualitätsstandards erreicht und ermöglicht ausgezeichnete Ergebnisse bei geringem Risiko. Seit der ersten Fettabsaugung durch Giorgio und Arpad Fischer 1975 in Rom hat sich die Methode von einer zuerst gar nicht so gefahrlosen Operation zu einem sehr eleganten und schonenden Eingriff entwickelt. Die Methode nach Fischer wurde in Vollnarkose und ohne Vorbehandlung des Fettgewebes durchgeführt. Es folgten Versuche von Illouz, das Fettgewebe mit Infiltration von Kochsalzlösung mit Hyaluronidase-Zusatz aufzulockern, um es absaugfähiger zu machen (wet technique). Gleichzeitig wurden erstmals stumpfe Kanülen und eine motorbetriebene Absaugpumpe verwendet. Andere Autoren, wie Fournier und Otteni, haben die trockene Methode (dry technique) der Fettabsaugung empfohlen, und diese wurde für viele Jahre als die Methode der Wahl praktiziert. Ende der 1980er Jahre kam es durch die Entwicklung der Tumeszenz-Lokalanästhesie (TLA) durch den amerikanischen Dermatologen Jeffrey Klein zu einer wirklichen Revolutionierung der Fettabsaugung. Durch die Infiltration von großen Mengen hochverdünnten Lokalanästhetikums (LA), unter Zusatz eines Vasokonstriktors, konnten nun größere Areale in LA und ambulant abgesaugt werden.
Vorteile der Tumeszenz-Lokalanästhesie (TLA) in der Liposuktion
Die Etablierung der TLA in der Liposuktion war ein wichtiger Beitrag zur Minimierung der Risiken und hat die ambulante Behandlung erst möglich gemacht. Dabei werden hohe Mengen (mehrere Liter) einer hochverdünnten Lidocain-Lösung unter Zusatz von Epinephrin oder Adrenalin und Natriumbicarbonat mit einer peristaltischen Pumpe langsam ins Fettgewebe infiltriert, bis das OP-Areal prall gefüllt ist (tumeszent). Zusätzlich zu einer ausgezeichneten anästhesierenden und vasokonstriktorischen Wirkung kommt es gleichzeitig auch zu einer Dissektion und Lockerung des Gewebes. Das ermöglicht vor allem eine leichtere und gleichmäßigere Absaugung und verhindert hohen Blutverlust. Der wache Patient kann außerdem sehr gut kooperieren und sich in die nötige Position drehen. In einer Untersuchung von Hanke et al. konnte gezeigt werden, dass bei einer Gruppe von über 15.000 ambulanten Absaugungen in TLA keine einzige ernsthafte Komplikation aufgetreten ist.
Vor der Fettabsaugung
Eine genaue Anamnese und körperliche Untersuchung sowie ein eingehendes therapeutisches Gespräch sind vor jeder Liposuktion unerlässlich. Dem Patienten müssen die möglichen Komplikationen und die Grenzen der Fettabsaugung vermittelt werden. Falsche Erwartungen sollten erkannt und mit dem Patienten besprochen werden. Bei kurativen Indikationen wie bei Lipomen und Lipödemen kann die Sonographie die Lage des Lipoms (subkutan oder intramuskulär) klären und eventuelle Ödeme oder Lymphödeme beim Lipödem visualisieren. Vor der OP sollte eine Fotodokumentation angelegt werden. Das genaue Gewicht des Patienten sollte gemessen werden, um die richtige Konzentration der TLA zu berechnen (35–55 mg/kg KG). Der Patient sollte auch über die postoperativen Verhaltensregeln aufgeklärt werden und unbedingt in Begleitung nach Hause gehen sowie eine betreuende Person zu Hause haben. Ein Kraftfahrzeug sollte die ersten 2 Tage nicht gelenkt werden.
Liposuktion – Methoden und Techniken
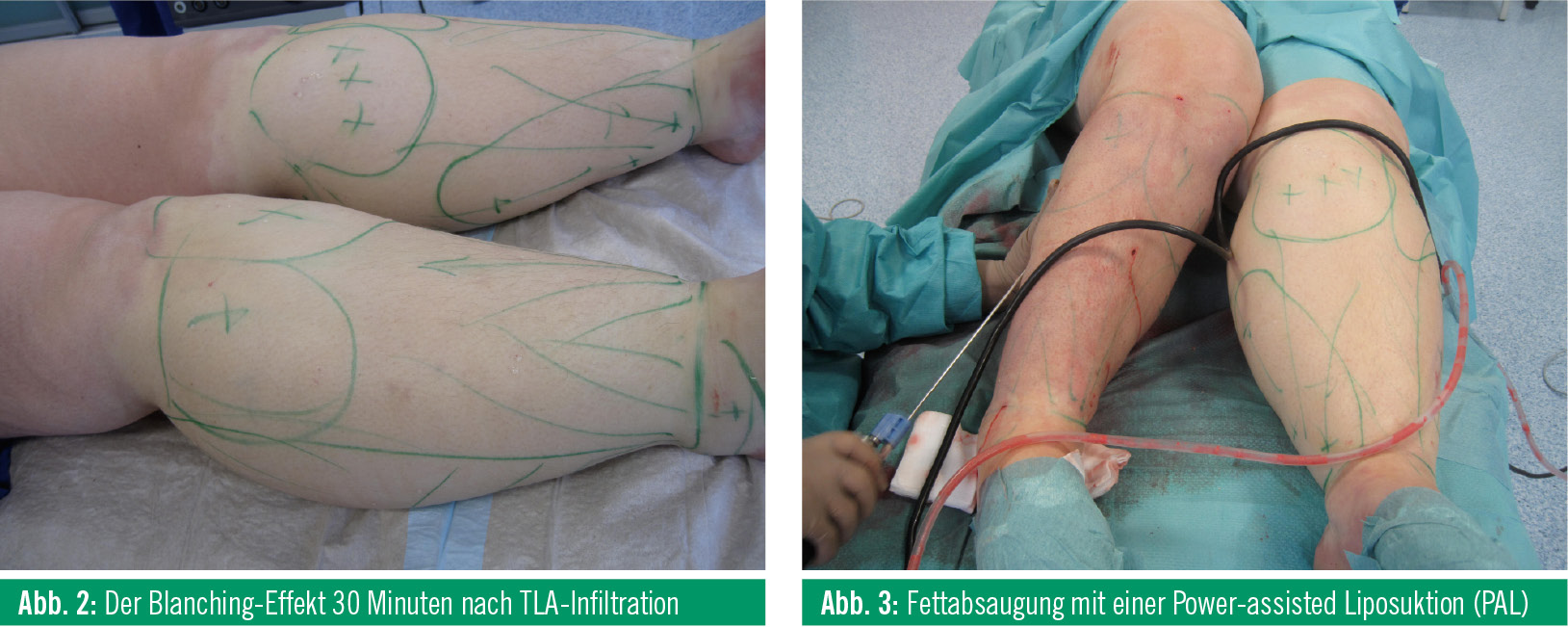
Nach Markierung des zu behandelnden Areals und Lagerung des Patienten in die gewünschte Position (bei Reithose z. B. in Bauch- oder Seitenlage) wird die TLA infiltriert. Das klassische Rezept nach Klein wurde von einigen Kollegen bezüglich der verwendeten Lokalanästhetika und der Konzentration modifiziert. Die Infiltration erfolgt mit einer speziellen Pumpe (Infusomat), die die Lösung gleichmäßig in das Gewebe einbringt. Die Menge der Lösung richtet sich nach dem zu behandelnden Areal und dem Körpergewicht des Patienten. Bei Lidocain ist eine Dosis von 35–55 mg/kg KG völlig unbedenklich und führt selten zu systemischen Nebenwirkungen. Die Infiltration sollte langsam erfolgen, um eine gleichmäßige Verteilung zu gewährleisten. Die Absaugung sollte erst dann begonnen werden, wenn der Blanching-Effekt (Abb. 2) vollständig eingetreten ist. Die Vorteile der TLA sind – neben der Möglichkeit, größere Areale in einer Sitzung ohne Allgemeinnarkose abzusaugen – geringere Blutverluste und Hämatome, gewisse Hydrodissektion des Fettgewebes durch die TLA, weniger postoperative Schmerzen durch die protrahierte anästhetische Wirkung, antibakterielle Wirkung der TLA sowie Ausgleich intraoperativer Flüssigkeitsverluste und die Möglichkeit der sofortigen Mobilisierung des Patienten. Die ca. 2–3 mm großen Inzisionen werden an geeigneter Stelle positioniert, dann wird das Fettgewebe durch gleichmäßige Tunnelierung des Gewebes abgesaugt (Abb. 3). Die Fettabsaugung wird mit stumpfen, möglichst dünnen (1,5–4 mm) Kanülen, die 1 bis 24 Öffnungen haben können, durchgeführt. Dabei ist zu beachten, dass die Kanülenöffnung immer Richtung Faszie gehalten wird, um Dellenbildung zu vermeiden. Mit einer Absaugmaschine wird ein Sog von ca. 600–750mmHg erzeugt und dadurch das Fettgewebe sehr schonend abgesaugt. Das abgesaugte Material besteht aus Fettgewebe, der Tumeszenzlösung und kleinen Blutbeimengungen. In einer Sitzung sollten nicht zu viele Areale und eine nicht zu große Menge des Gewebes abgesaugt werden. Das Risiko für Komplikationen steigt mit dem Volumen des abgesaugten Fettgewebes, mit der Zahl der Regionen, die gleichzeitig behandelt werden, und mit der Behandlungszeit. Mit dem Kneiftest (pinch test) wird intraoperativ die Gleichmäßigkeit und der Grad der Absaugung beurteilt. Anschließend wird ein Druckverband angelegt, entweder mit einem speziellen Mieder oder mit einem Tapingverband (french tape).
Spezielle Indikationen verlangen oft eine Variation der Technik wie z. B. bei Lipomen, wo auf Grund der gewollten Radikalität eher aggressivere Kanülen verwendet werden und eine histologische Untersuchung des extrahierten Gewebes durchgeführt wird. Ebenso radikal muss man bei der Behandlung der axillären Hyperhidrose verfahren und eher sehr hautnah mit nach oben gerichteten Kanülenöffnungen absaugen. Dabei wird ausnahmsweise eine speziell scharfe Kanüle verwendet. Andererseits ist bei der Behandlung der benignen symmetrischen Lipomatose oder beim Madelung-Hals eine Radikalität nicht möglich. Hier wird eine subtotale Fettabsaugung durchgeführt. Lipomatosen bei HIV-Patienten nach HAART sind oft extrem fibrotisch und schwierig abzusaugen. Auch hier müssen aggressivere, scharfe Kanülen verwendet werden, und in manchen Fällen wie beim Büffelnacken, kann der Erfolg nur mit einer Exzision erreicht werden.
Neue Methoden
In den letzten Jahren sind einige neue Methoden entwickelt und propagiert worden, die laut Hersteller eine enorme Verbesserung der Resultate nach Liposuktion vor allem in Bezug auf die Hautstraffung bieten sollen. Objektiv muss man feststellen, dass, trotz einiger Vorteile, keine revolutionären Veränderungen des Endergebnisses erzielt werden können. Nach wie vor ist die gute Technik und Erfahrung des Operateurs von entscheidender Bedeutung.
Power-assisted Liposuktion (PAL): Durch sehr schnelle Vibrationen bewegt sich die Kanüle schonend durch das Gewebe und ist besonders gut bei eher fibrösen Arealen einzusetzen. Patienten haben weniger Schmerzen und Hämatome, das Resultat ist sehr gleichmäßig. Durch geringere Kraftanwendung und mühelose Penetration des Gewebes durch die Kanüle ermüdet der Operateur weniger schnell.
Laser-assisted Liposuktion (LAL): Durch dünne optische Fasern wird zuerst das Fettgewebe lysiert (Fettzellen rupturieren) und dann klassisch abgesaugt. Zusätzlich kommt es auch zur Koagulation von Bindegewebsfasern. Ein signifikanter Unterschied im klinischen Resultat, im Vergleich zur konventionellen Liposuktion, konnte zwar nicht gezeigt werden, aber die Verflüssigung des Fettgewebes erleichtert die nachfolgende Liposuktion wesentlich.
Ultrasound-assisted Liposuktion (UAL): Im Vergleich zu den alten ultraschallassistierten Systemen, die schwere Nebenwirkungen wie Verbrennungen verursacht hatten, sind die neuesten Geräte sicher und effektiv. Auch hier wird das Fettgewebe zuerst verflüssigt und dann abgesaugt. Es entstehen weniger Echymosen und Schwellungen, allerdings ist die Behandlungszeit wesentlich länger.
Water-assisted Liposuktion (WAL): Mit einem Wasserjet wird die TLA schnell und mit hohem Druck in das Fettgewebe infiltriert. Das Gewebe wird gelockert und lässt sich sehr gut absaugen. Mit dieser Methode wird bis zu 50 % weniger TLA benötigt.
Postoperatives Management und mögliche Komplikationen
Eine postoperative Erreichbarkeit des Operateurs ist von höchster Bedeutung, um rechtzeitig eventuelle Probleme abzuwenden oder zu behandeln. Der Patient muss aufgeklärt werden, dass leichte Schwindelgefühle harmlos und eine Folge der TLA sind. Bei stärkeren Beschwerden wie Übelkeit, Erbrechen, Kreislaufproblemen oder Schmerzen sollte der Patient sofort den Operateur kontaktieren. Eine Flüssigkeitszufuhr von 2 l pro Tag sollte dem Patienten empfohlen werden, um die renale Ausscheidung der TLA zu fördern. Da die TLA in den ersten 2–3 Tagen durch die Einstiche ausrinnt, ist es notwendig dem Patienten entsprechendes Verbandsmaterial (Kompressen, Pflaster, Patientenunterlagen) mitzugeben. Die Kompressionsmieder sollten, je nach Indikation und Lokalisation, 4–16 Wochen getragen werden.
Die postoperativen Beschwerden und Begleiterscheinungen sind bei sachgemäß durchgeführter Fettabsaugung minimal. Die Patienten klagen kaum über stärkere Schmerzen, die Hämatome sind gering ausgeprägt, und die Schwellungen bei guter Kompression nur mäßig. Mögliche Komplikationen sind Infektion, Sepsis, Hautnekrose, Nachblutung, Nervenläsion, Dellenbildung und Embolie. Zu Komplikationen kommt es sehr selten, und wenn, dann ist meistens eine nicht sachgemäße Fettabsaugung der Grund. Die Höhe des Risikos für schwerwiegende und letale Komplikationen wurde in der letzten Zeit von mehreren Autoren in klinischen Studien überprüft. So scheint die Absaugung in Vollnarkose laut Grazer et al. ein erhöhtes Risiko von 1 : 5.000 Todesfällen zu haben. Besonders riskant ist die Kombination von Vollnarkose und Tumeszenzanästhesie. Eine Studie aus Florida untersuchte alle Todesfälle innerhalb eines Zeitraums von 19 Monaten. Es konnten 4 letale Fälle nach Liposuktion dokumentiert werden, alle in Vollnarkose durchgeführt. Es konnte kein einziger tödlicher Fall nach Fettabsaugung durch Dermatologen in Tumeszenzanästhesie festgestellt werden (Coldiron et al.). Der Goldstandard scheint eine ambulante Fettabsaugung in Tumeszenzlokalanästhesie zu sein.
Indikationen
Obwohl die Fettabsaugung zur ästhetischen Korrektur von unerwünschten Fettansammlungen entwickelt wurde, findet sie doch einige sehr gute Indikationen auch im kurativen Bereich.
Kosmetische Indikationen sind: disproportionierte Fettansammlungen an den Beinen (Reithosenspeck) und Armen, am Bauch, Hüften und Rücken; Doppelkinn sowie Gesichtsabsaugung.
Kurative Indikationen sind: große subkutan lokalisierte Lipome, benigne Lipomatosen (Launois-Bensaude-Syndrom, Madelung-Hals), Lipomatose nach HAART, Büffelnacken, Lipomatosis dolorosa, Lipödem, Gynäkomastie, axilläre Hyperhidrose und zu dick geratene Lappenplastiken.
Welche Resultate kann man nach einer Liposuktion erwarten?
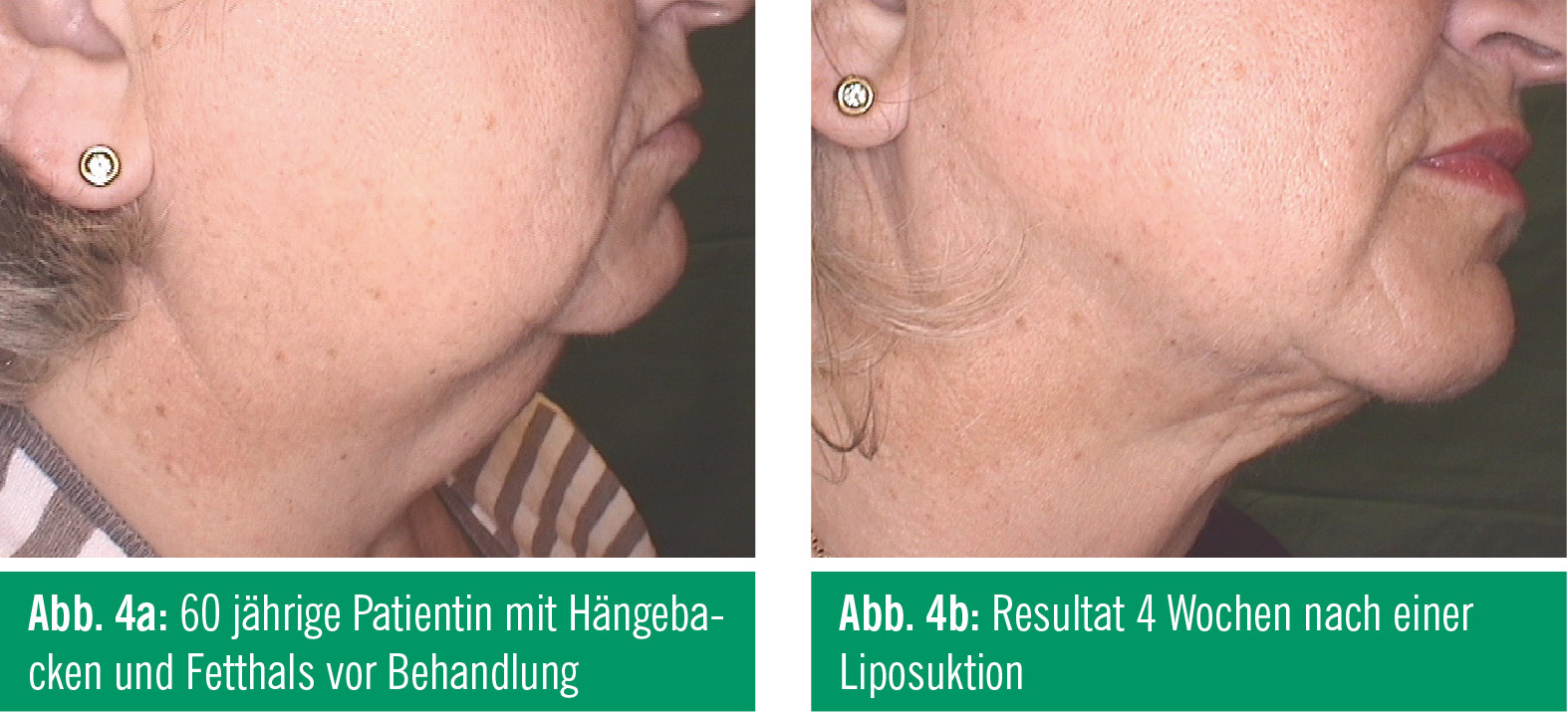
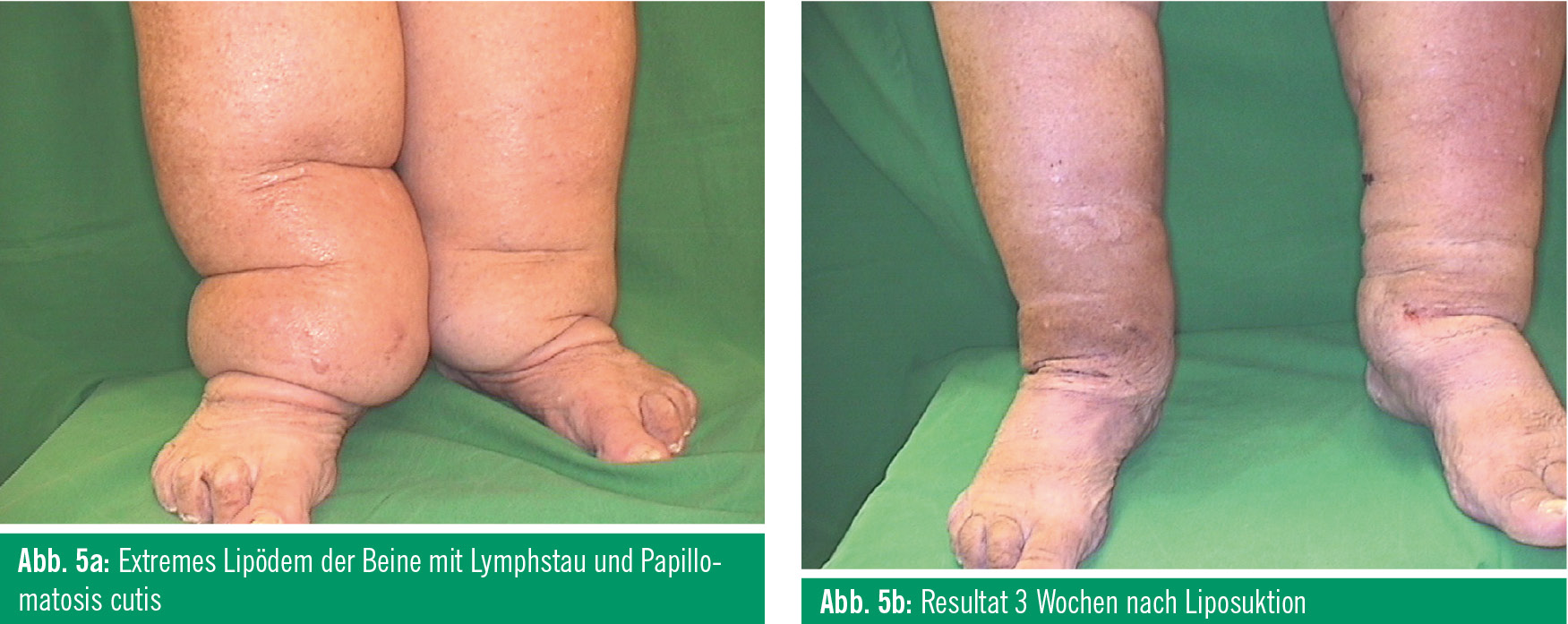
Die Ergebnisse nach einer Fettgewebsabsaugung sind sowohl vom ästhetischen als auch vom kurativen Standpunkt sehr gut. Im kosmetischen Bereich sind die Patienten höchst zufrieden, weil es sich hier oft um eine genetische oder rassische Prädisposition für bestimmte Fettverteilungen handelt, die oft nicht auf einem Übergewicht basieren (wie zum Beispiel beim Reithosenspeck). Im Gesicht können durch eine Absaugung der Hängebacken und des Doppelkinns ausgezeichnete verjüngende Resultate erzielt werden (Abb. 4a und Abb. 4b). Sehr gute Erfolge werden auch beim Lipödem der Beine und Arme erreicht. Es kommt nicht nur zu einer Besserung der ästhetischen Situation, sondern auch zur deutlichen Minderung der Beschwerden (Abb. 5a und Abb. 5b). Die Gynäkomastie lässt sich mit der Vibrationskanüle sehr effektiv und mit minimalen Nebenwirkungen korrigieren. Die Reduzierung des Fettkörpers ist nach einer Fettabsaugung sehr stabil, es kommt zu keinem Rezidiv. Nur bei infiltrativ wachsenden Lipomen ist ein Rezidiv möglich, was auch nach chirurgischer Entfernung der Fall sein kann.
Zusammenfassung
Die Liposuktion ist eine wertvolle Methode in der Dermatochirurgie und hat in Österreich nun eine schon sehr lange Tradition. Sie ist kein Ersatz für eine eventuell notwendige Gewichtsreduktion, sondern eine wertvolle Methode zur dauerhaften Harmonisierung der Körperproportionen. Sie kann auch bei übergewichtigen Personen die Figur positiv beeinflussen und dadurch motivieren, eine Reduktionsdiät besser durchzuhalten. Im kurativen Bereich ist sie eine minimalinvasive Alternative zur Lipektomie und unter anderem besonders gut geeignet zur Behandlung der Gynäkomastie, von Lipödemen und großen Lipomen. Die ambulante Liposuktion in TLA ist risikoarm und sollte bevorzugt werden.