Adipositas im Alter – Evidenz für Gewichtsreduktion bei betagten Patienten?
Grundsätzlich gilt die Adipositas als schwere Erkrankung, der eine übermäßige Fettakkumulation zugrunde liegt und die mit einer erhöhten Morbidität und Mortalität assoziiert ist.1–3 Insbesondere führt die Adipositas zu einem erhöhten Risiko für metabolische und kardiovaskuläre Erkrankungen, aber auch Tumorerkrankungen, zu degenerativen Gelenkerkrankungen und funktionellen Einschränkungen.
Die Prävalenz der Adipositas ist auch in älteren Bevölkerungsgruppen hoch. So betrug die Häufigkeit der Adipositas in den USA 2010 bei Menschen im Lebensalter von über 60 Jahren 37 %.3 Studienergebnisse aus Deutschland beschreiben für die Altersgruppe über 79 Jahre eine Adipositasprävalenz von 14 %.4 Für das sogenannte metabolische Syndrom, einen Symptomenkomplex aus Übergewicht bzw. Adipositas, Insulinresistenz, Hypertonie und Dyslipidämie, wurde in der Altersgruppe über 60 Jahre eine Prävalenz von rund 40 % erhoben.5
Die Ursachen der Adipositas im höheren Lebensalter sind vorwiegend eine zu hohe Energiezufuhr bei Reduktion des Energieverbrauchs, seltener endokrinologische Störungen (Hypothyreose, Morbus Cushing) und Nebenwirkungen einer medikamentösen Therapie (Steroide, Psychopharmaka, inadäquate Insulintherapie).
In Bezug auf den Gewichtsverlauf während unterschiedlicher Lebensphasen zeigt sich entsprechend epidemiologischer Daten eine Tendenz zur Gewichtszunahme bis zur 7. Lebensdekade, die von einer Tendenz zur Gewichtsreduktion im höheren Lebensalter gefolgt ist.2 Begleitend dazu steigt auch das Risiko für Malnutrition, Sarkopenie und Frailty bei älteren Menschen an.3
Definition der Adipositas
Die Klassifizierung des Körpergewichts erfolgt in der klinischen Praxis meist anhand des Body Mass Index (BMI), altersunabhängig gelten BMI-Werte von 25,0 bis 29,9 kg/m2 als übergewichtig und Werte über 30 kg/m2 als adipös.3 Die Abnahme der Körpergröße in Folge von altersassoziierten degenerativen Prozessen am Skelettsystem und die Reduktion der Muskelmasse erfordern aufgrund der veränderten Bezugsparameter eine Adaptierung der Norm- bzw. Cut-off-Werte für den BMI und den Taillenumfang als Maß für die viszerale Adipositas.6 Dementsprechend werden für die Altersgruppe über 70 Jahre BMI-Werte von 22 bis 26,9 kg/m2 als normalgewichtig, von 27 bis 29,9 kg/m2 als übergewichtig und über 30 kg/m2 als adipös bezeichnet.7 Der BMI-Wert gestattet jedoch keine exakte Aussage über den Körperfettanteil bzw. die Muskelmasse. Zur Diagnose einer sarkopenischen Adipositas mit übermäßigem Verlust der Muskelmasse ist deshalb neben der klinisch funktionellen Beurteilung im Rahmen des geriatrischen Assessments die Body-Impedanz-Messung angezeigt.8 Bis zu 50 % der über 80-jährigen Menschen sind von einer Sarkopenie betroffen. Das Vorliegen einer Adipositas mit Immobilität und einer inadäquaten einseitigen Ernährung mit Proteinmangel kann das Risiko für eine Sarkopenie weiter erhöhen und ist mit einer deutlich erhöhten Morbidität und Mortalität assoziiert.3 Mit zunehmendem Lebensalter steigt auch die viszerale Fettakkumulation und damit das Risiko für die Entwicklung einer abdominellen Adipositas an.9 Die hohe metabolische und inflammatorische Aktivität des viszeralen Fettgewebes führt zu einer Erhöhung der Insulinresistenz und damit assoziierter kardiometabolischer Erkrankungen.3
Folgeerkrankungen und Einfluss auf die Mortalität
Als Komplikationen der Adipositas sind neben den kardiovaskulären Erkrankungen, Typ-2-Diabetes, Schlaf-Apnoe-Syndrom, Steatose, Gallenwegerkrankungen und vielen weiteren Folgeerkrankungen für ältere Menschen vor allem die funktionellen Einschränkungen von Bedeutung.3, 10 In klinischen Studien konnte die Assoziation zwischen Adipositas und funktionellen Einschränkungen bei älteren Menschen bestätigt werden.9 Hinsichtlich der Korrelation des BMI zur Mortalität bei älteren Menschen beschreiben Einzelstudien und Metaanalysen, dass ein deutlicher Risikoanstieg erst ab einem BMI über 30 kg/m2 zu beobachten ist, bei einem insgesamt U-förmigen Verlauf mit hohen Mortalitätszahlen auch im Untergewichtsbereich.3 Diese Daten und eine Reihe von klinischen Studien haben zum Begriff des Obesity-Paradoxons geführt.11 Bei Vorliegen schwerer Allgemeinerkrankungen, wie Herz- oder Niereninsuffizienz und Tumorerkrankungen, war die Mortalität bei Übergewicht und Adipositas geringer als in den Vergleichsgruppen mit Normal- bzw. Untergewicht.
Therapie und Therapierisiken
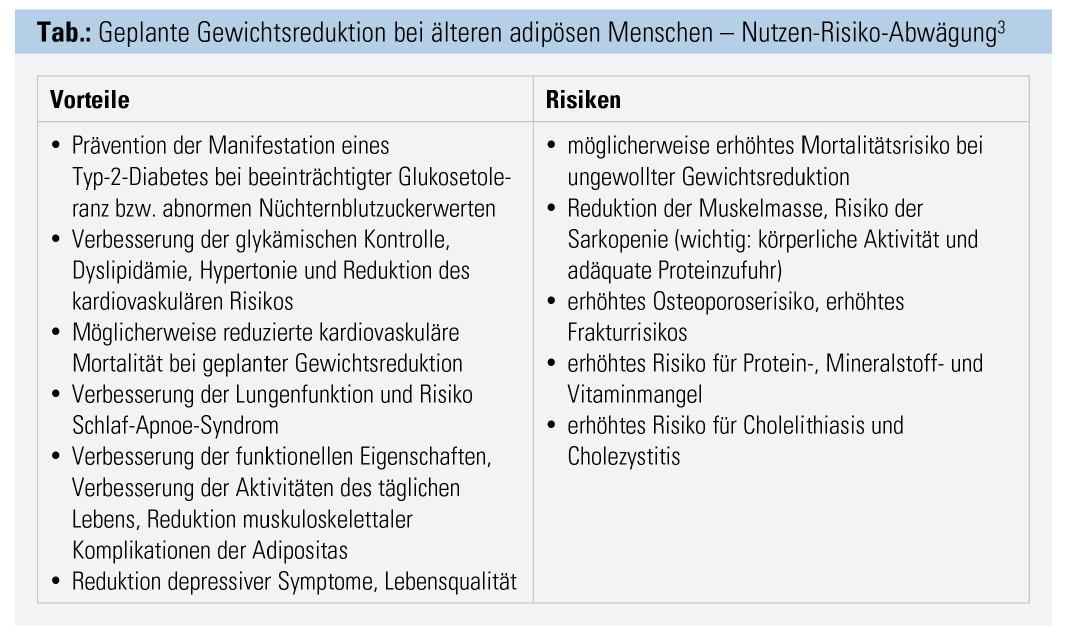
Die Indikation zur geplanten Gewichtsreduktion muss bei älteren Menschen unter besonderer Berücksichtigung des Nutzen-Risiko-Verhältnisses und damit unter Bezugnahme auf die individuelle Situation gestellt werden (Tab.).3, 12
So können Erkrankungen, deren Verlauf durch eine Gewichtsreduktion verbessert werden kann, wie ein Typ-2-Diabetes oder orthopädische Erkrankungen, eine Indikation darstellen. Bei Notwendigkeit chirurgischer Interventionen, wie Gelenkersatzoperationen, erleichtert eine Gewichtsreduktion die postoperative Mobilisierung. Für die gewichtsreduzierende Therapie ist es wichtig, den möglichen Verlust von Muskelmasse bzw. Knochendichte zu minimieren. Lebensstilinterventionen zählen auch bei älteren Menschen zu den Basismaßnahmen in der Gewichtsreduktion.3 Strikte einseitige Diätformen sind abzulehnen, wichtig ist eine individuell angepasste Reduktion der täglichen Energiezufuhr um 200–500 kcal bei ausreichender Protein-, Kalzium- und Vitamin-D-Zufuhr. Eine diätologische Beratung und Unterstützung ist dabei von großem Vorteil. Klinische Studien bestätigen, dass körperliche Aktivität die funktionellen Fähigkeiten verbessert und gewichtsstabilisierend wirkt.13 Günstig ist dabei vor allem für ältere Menschen eine Kombination von Ausdauer-, Widerstands- und Balancetraining, um die Muskelmasse zu erhalten und das Sturzrisiko zu verringern. Als Medikamente, die eine Gewichtsreduktion unterstützen können, stehen Xenical® und Liraglutid zur Verfügung, wobei die gastrointestinalen Nebenwirkungen und eine mögliche Interaktion mit der Resorption weiterer Pharmaka berücksichtigt werden muss. Bei Patienten mit Typ-2-Diabetes kann durch die Therapiewahl eine Unterstützung der Gewichtsreduktion erfolgen.14 Metformin, SGLT-2-Hemmer und GLP-1-Analoga unterstützen eine Gewichtsreduktion. Bariatrisch-chirurgische Interventionen sind entsprechend der publizierten Berichte für die Altersgruppe über 75 Jahre individuellen Ausnahmefällen vorbehalten.15
Resümee
Entsprechend epidemiologischen Daten zeigt sich eine Tendenz zur Gewichtszunahme bis zur 7. Lebensdekade, die von der Tendenz zur Gewichtsreduktion im höheren Lebensalter gefolgt ist.
Hinsichtlich der Korrelation des BMI zur Mortalität bei älteren Menschen beschreiben Einzelstudien und Metaanalysen einen deutlichen Risikoanstieg erst ab einem BMI über 30 kg/m2. Erkrankungen, deren Verlauf durch eine Gewichtsreduktion verbessert wird, wie ein Typ-2-Diabetes oder orthopädische Erkrankungen bzw. geplante Operationen, können eine Indikation zur Gewichtsreduktion im höheren Lebensalter darstellen.
ational Health and Examination Survey JAMA 2002;16:356–359