Aus der Sicht des Gefäßchirurgen
Zu 90 % ist die infrarenale Aorta von arteriosklerotischen Aortenaneurysmen betroffen, in bis zu 20 % bestehen zusätzlich Aneurysmen anderer Lokalisation, insbesondere der Poplitealarterien. Die Inzidenz nimmt, wie in den beiden Beiträgen zuvor bereits angemerkt, mit steigendem Alter zu, es ist bei 5–7 % der über 65-jährigen Männer mit einer Erweiterung der infrarenalen Aorta auf über 3 cm zu rechnen. Die Gefahr bei abdominellem Aortenaneurysma ist die Ruptur, die mit einer sehr hohen Mortalität einhergeht, seltener sind embolische Komplikationen oder Kompressionssyndrome wie Rückenschmerzen vorhanden.
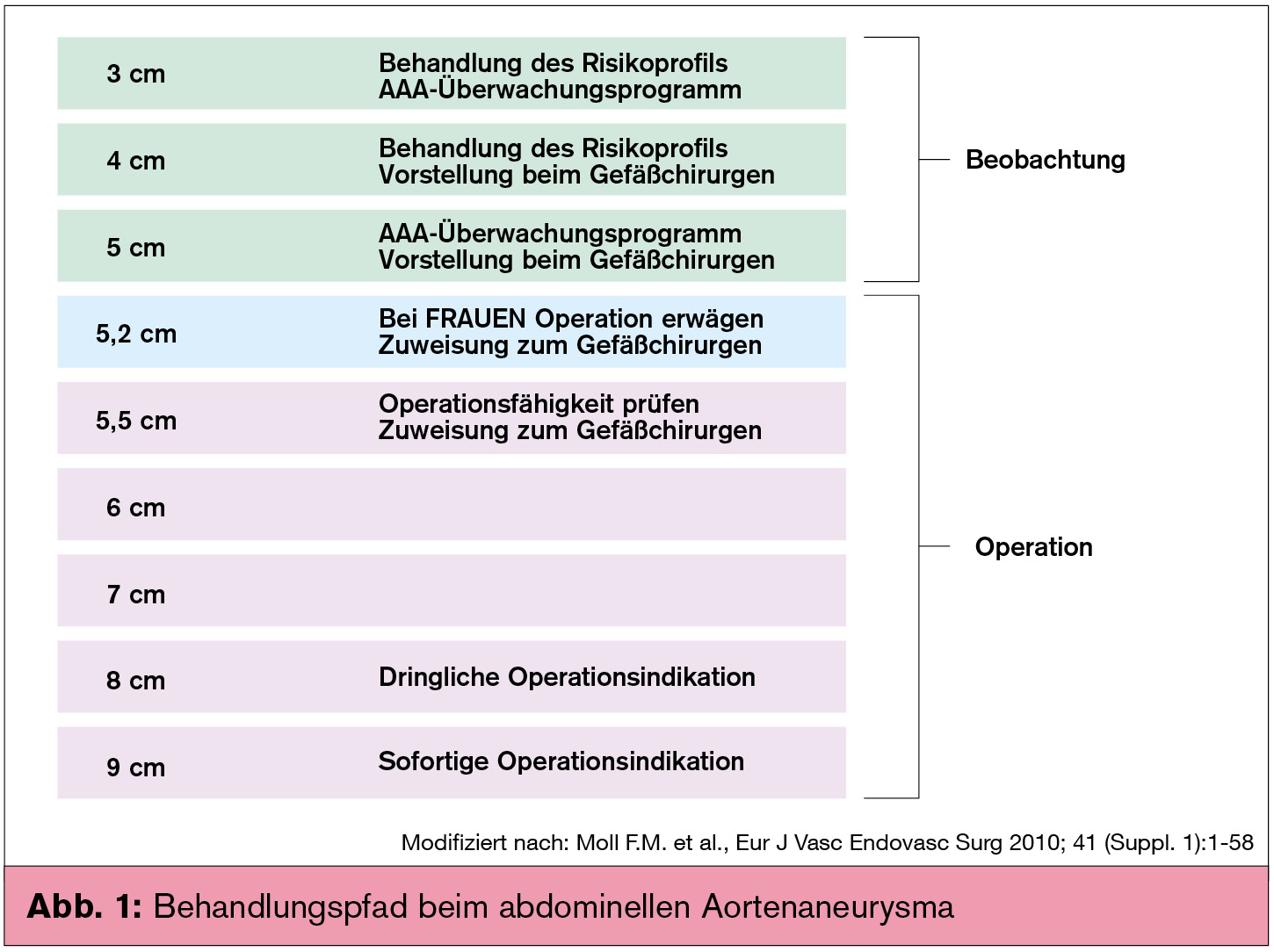
Die Operationsindikation ist bei Aneurysmaruptur als Notfalleingriff gegeben, ansonsten bei aneurysmabedingten Symptomen oder bei asymptomatischen Patienten, wenn das Rupturrisiko höher liegt als das Behandlungsrisiko. Dies ist bei Aneurysmen mit einem Durchmesser von über 5–5,5 cm der Fall, bei einer Größenprogredienz von mehr als 1 cm pro Jahr oder bei exzentrischen, sackförmigen Konfigurationen.
Prinzipiell stehen zwei Behandlungsoptionen zur Verfügung, die konventionelle offene Operation sowohl die endovaskuläre Aneurysmarekonstruktion (EVAR).
Endovaskulär vs. konventionell
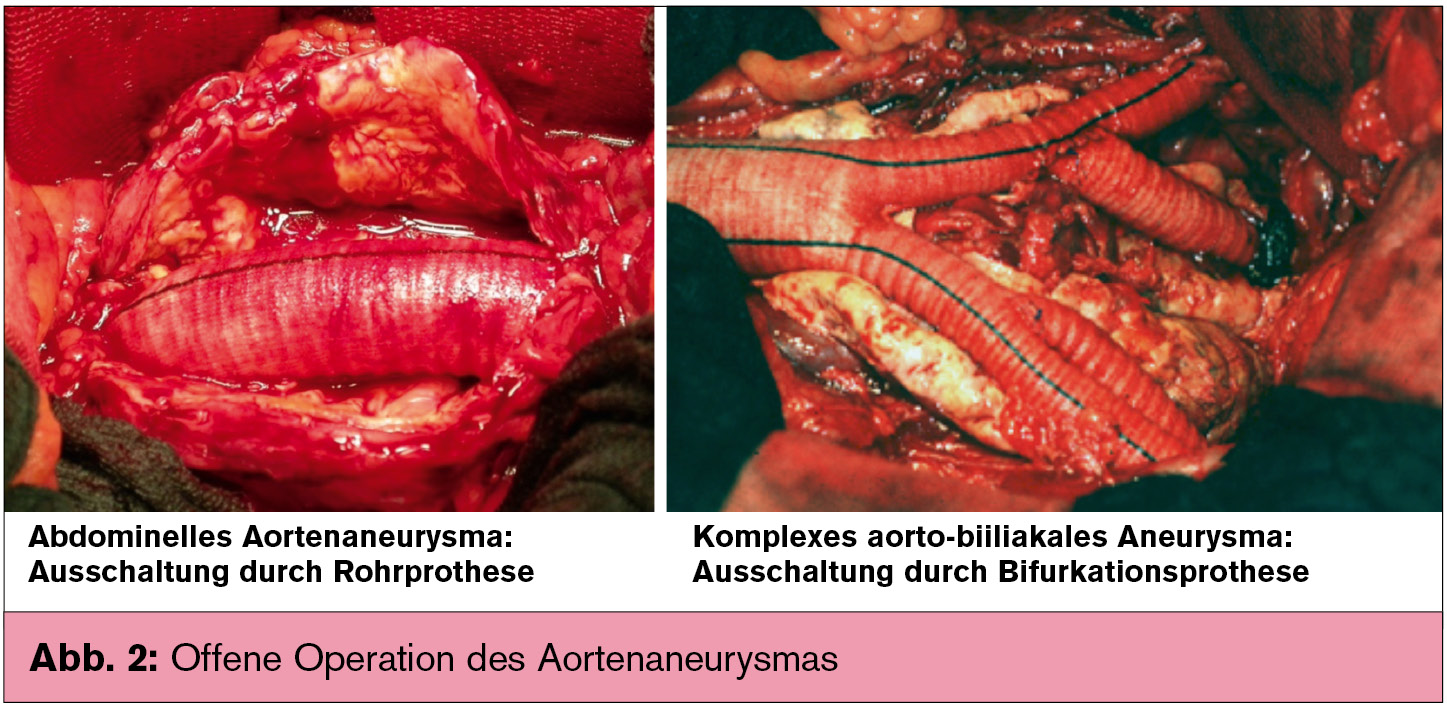
Bei der konventionellen Operation werden über eine Laparotomie (median, quer oder extraperitoneal) das Aneurysma durch Interposition einer Kunststoffprothese, die beliebig jeder Anatomie anzupassen ist, ausgeschaltet, und der Aneurysmasack über der Rekonstruktion verschlossen (so genannte Inlay-Technik). Die Operationsletalität liegt für elektive Operationen in erfahrenen Zentren unter 3 %, Spätkomplikationen sind selten und eher durch das Fortschreiten der aneurysmatischen Grunderkrankung bedingt.
EVAR erfolgt über einen beidseitigen transfemoralen Zugang. Es wird ein Kunststoff-ummanteltes Gitter (sog. Stentgraft) eingebracht. Voraussetzung für diese Technik ist eine geeignete Anatomie, um die sichere Fixierung des Stentgrafts zu ermöglichen. Es muss ein ausreichender, thrombenfreier Abstand zu den Nierenarterien (1,5 cm) vorhanden sein, es darf keine Knickbildung der Aorta vorliegen und der Durchmesser der Beckenarterien muss eine sichere Perfusion mindestens einer inneren Beckenschlagader gewährleisten. Dies ist in ca. 50 % der Fälle gegeben. Die perioperative Letalität beträgt 1–2 %. Postoperative Komplikationen sind einseitige Prothesenschenkelverschlüsse, vor allem aber so genannte Endoleckagen, die durch Migration der nicht fixierten Prothese, durch Materialschäden oder durch Perfusion des Aneurysma über Seitenäste bedingt sind. Neben einer primären Leckrate von 10–15 % ist mit einer weiteren von 5 % pro Jahr zu rechnen. Die Patienten müssen deshalb lebenslang regelmäßigen bildgebenden Kontrollen unterzogen werden.
Die Vorteile der geringeren perioperativen Letalität bei EVAR werden somit durch die Spätkomplikationen und Sekundäreingriffe aufgehoben und die 4-Jahres-Überlebensrate ist nach beiden Methoden identisch (EVAR-1-Studie, DREAM-Studie).
Aufgrund ihrer geringen Invasivität sollte die EVAR den Hochrisikopatienten (kardiopulmonale Insuffizienz, hostiles Abdomen) angeboten werden. Die EVAR-2-Studie zeigt allerdings, dass bei multimorbiden Patienten mit eingeschränkter Lebenserwartung die 3-Jahres-Überlebensrate bei endovaskulären gegenüber konservativen Vorgehen nicht verbessert werden kann.
Die Mortalität von rupturierten Aneurysmen ist unabhängig von der angewendeten Methode weiterhin exzessiv hoch. Aus diesen Grund sollten Patienten über 65 Jahre einem regelmäßigen Ultraschall-Screening zugeführt werden, um Aneurysmen rechtsseitig zu erkennen. Die geplante Versorgung sollte, offen wie endovaskulär, in erfahrenen Zentren, die beide Verfahren anbieten können, erfolgen. Im interdisziplinären Konsens kann – unter Einbeziehung des Patientenwunsches – die individuell geeignete Behandlungsform definiert werden.
#Fact-Box_Titel