“Grünes Licht" für Knochengesundheit – Aktion "Osteoporose Jahres-Service"
Bei der Osteoporose (= Knochenbruch- Krankheit) handelt es sich um eine systemische Skeletterkrankung, die durch eine verminderte Knochenmineraldichte und eine gestörte Mikroarchitektur der Knochen gekennzeichnet ist. Der klinische Endpunkt der Osteoporose ist die so genannte „Niedrigtrauma- Fraktur“ mit den typischen Lokalisationen Wirbelkörper unterhalb Th 6, proximaler Oberschenkel und distaler Radius. Um diesem Umstand gerecht zu werden, empfiehlt die Initiative Arznei & Vernunft, die Erkrankung als Knochenbruch-Krankheit („fracture disease“) zu beschreiben.1
Der Knochenschwund ist hoch prävalent: Etwa 4 von 10 Frauen und 2–3 von 10 Männern erleiden im Lauf ihres Lebens zumindest eine Knochenschwund-assoziierte Fraktur. Bei postmenopausalen Frauen beträgt die Prävalenz im Alter von 55 Jahren 7 % und steigt im Alter von 80 Jahren auf 19 % an.2 Mehreren Publikationen zufolge sind durch Knochenschwund verursachte Frakturen nicht nur mit einem erhöhten Risiko für Pflegebedürftigkeit, sondern auch mit einer erhöhten Mortalität assoziiert.3, 4
Das erstmalige Auftreten einer vertebralen osteoporotischen Fraktur erhöht das Risiko für weitere vertebrale Frakturen um das 4- bis 5-Fache, das Risiko für Hüftfrakturen um das 3- bis 5-Fache.5, 6
Ziel der Therapie ist es, Frakturen zu verhindern
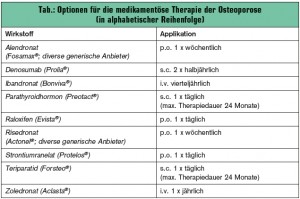
Die Indikation für eine medikamentöse Therapie basiert nach wie vor meist auf dem durch die Knochenmineraldichte bestimmten „T-Score“- System der WHO. Für die Einschätzung des Frakturrisikos und somit für die Notwendigkeit des Beginns einer spezifischen medikamentösen Therapie sind jedoch die Faktoren Alter (vorrangig), Sturzrisiko, Frakturstatus, Mobilität, Begleiterkrankungen und laufende Medikation mit einzubeziehen. Für die spezifische Therapie der Knochenbruch-Krankheit stehen unterschiedliche Substanzklassen zur Verfügung. Den Goldstandard stellt die antiresorptive Behandlung mit Bisphosphonaten dar, die entweder oral oder intravenös verabreicht werden können; die Applikationsfrequenz variiert von 1-mal täglich bis zu 1-mal jährlich. (einen Überblick über die gesamte Palette der therapeutischen Optionen gibt nebenstehende Tab.). Jede spezielle Osteoporosetherapie muss von einer Basisbehandlung, bestehend aus einer ausreichenden Versorgung mit Kalzium und Vitamin D, begleitet sein.1
Compliance bestimmt den Erfolg
Voraussetzung für die Wirksamkeit einer Therapie ist, dass diese auch regelmäßig und den Vorschriften entsprechend angewendet wird. Was nach Binsenweisheit klingt, gewinnt anhand mehrerer Studien Bedeutung, aus denen hervorgeht, dass die Persistenz bei den meisten Osteoporosetherapien (z. B. mit oralen Bisphosphonaten) bereits nach einem Jahr weit unter 50 % liegt.7, 8 Dies wird auch durch die Versorgungsdaten der OÖGKK bestätigt: 38 % der Versicherten, die im Jahr 2005 auf ein Bisphosphonat eingestellt wurden, brachenihre Therapie bereits innerhalb des ersten halben Jahres ab. 15 % behielten die Behandlung bis zu einem Jahr bei, aber nur 2,6 % der Patienten führten die Behandlung über mehr als 4 Jahre.9
Allerdings müssen im Fall der oralen Bisphosphonate mindestens 75 % der Tabletten eingenommen werden, damit die optimale Wirksamkeit in Bezug auf Frakturschutz erzielt wird.10 Ein Vergleich verschiedener Einnahmeschemata (täglich vs. wöchentlich) eines Bisphosphonats konnte zeigen, dass die Persistenz bei seltenerer Einnahme höher ist. Eine schlechte Compliance hat nicht nur mehr Frakturen und Hospitalisierungen, sondern auch höhere Kosten zur Folge.11
Anzustreben wäre eine 100%ige Compliance, damit Frakturen effektiv verhindert werden können. Eine medienübergreifende Umfrage auf Initiative des MedMedia-Verlages in Zusammenarbeit mit dem Institut für Sozialmedizin in Wien ergab: 84 der 100 befragten Allgemeinmediziner sind überzeugt, dass die Applikationsform der Therapie die Compliance stark bis sehr stark beeinflusst.
Kooperation mit Krone „Gesund & Familie“
Die Aktion „Osteoporose Jahres-Service“ soll in Zusammenarbeit mit der Krone „Gesund & Familie“ die Bevölkerung darauf aufmerksam machen, dass ein Therapieerfolg im Sinne von Frakturvermeidung nur dann zu erzielen ist, wenn die Behandlung der Osteoporose konsequent über das gesamte Jahr angewendet wird.
In den Ausgaben vom 16. und 23. Juni 2012 wird zu redaktionellen Beiträgen ad Osteoporose ein Therapie-Check abgedruckt, der kurz und gezielt auf die Wünsche der Patienten hinsichtlich Applikationsform der Osteoporosebehandlung, sowie auf die tatsächlich geforderte Applikation des verordneten Präparates eingeht (siehe Faksimile). Die Leser werden aufgefordert, den ausgefüllten Fragebogen und ihre Therapiezufriedenheit mit ihrem Arzt zu besprechen. Ziel ist es, dass jeder Osteoporose-Patient die Therapie bekommt, die zu ihm passt, um so eine möglichst hohe Compliance sicherzustellen.
1 Initiative Arznei & Vernunft „Osteoporose – Knochenbruch-Krankheit“, 3. Auflage Mai 2010
2 DVO-Leitlinie 2009, http://www.uniduesseldorf.de/AWMF/II/034-003.htm#030
3 Center J.R. et al., Lancet 1999; 353:878
4 Abrahamsen B. et al., Osteoporos Int 2009; 20:1633
5 Ismail A.A. et al., Osteoporos Int 2001; 12 (2):85-90
6 Klotzbuecher C.M. et al., J Bone Miner Res 2000; 15 (4):721-739
7 Cramer J.A., Silverman S., Am J Med 2006; 119 (1 Suppl. 1):125
8 Siris E.S. et al., Mayo Clin Proc 2006; 81:1013
9 OÖGKK, Arzneidialog 2/2010; www.oegkk.at
10 Siris E.S. et al., JBMR 2011; 26 (1):3-11
11 Finkenstedt G., J Miner 2007; 14 (3):93-98