Histiozytäres Sarkom – Fatale Ursache einer mediastinalen Raumforderung
Im folgenden Fall wurde ein 70-jähriger Mann in gutem Allgemeinzustand aufgrund von therapieresistenten Kreuzschmerzen in der neurologischen Notaufnahme des Grazer Universitätsklinikums vorstellig.
Anamnese: An Vorerkrankungen waren eine Refluxösophagitis mit St. p. Fundoplicatio 2005 sowie ein 10 Jahre zurückliegender Nikotinkonsum mit 15 PY zu erheben.
Seit vier Wochen nahm der Patient mehrmals täglich NSAR ein, die aber nur zu einer kurzzeitigen Schmerzlinderung führten. Eine Dauermedikation war nicht vorliegend.
Zum Zeitpunkt der Aufnahme bestanden weder Dyspnoe noch thorakales Druck- oder Engegefühl.
Untersuchungen: In der laborchemischen Untersuchung fielen im Blutbild eine leichte Leukozytose und eine Thrombopenie auf. Weiters waren sämtliche Leberparameter und Entzündungswerte erhöht.
Zusätzlich bestand eine ausgeprägte Hyperkalziämie.
Von Seiten der Neurologie wurde bei Verdacht auf Lumbago ein MR der Wirbelsäule veranlasst. Dieses zeigte ein diffus inhomogenes Kontrastmittelenhancement über sämtlichen abgebildeten Wirbelkörpern der BWS und LWS sowie mehrere pathologische Frakturen.
Die anschließend durchgeführte Skelettszintigrafie erweiterte den Befund und wies multiple pathologische Speicherungen in nahezu allen Skelettabschnitten und der gesamten Wirbelsäule nach.
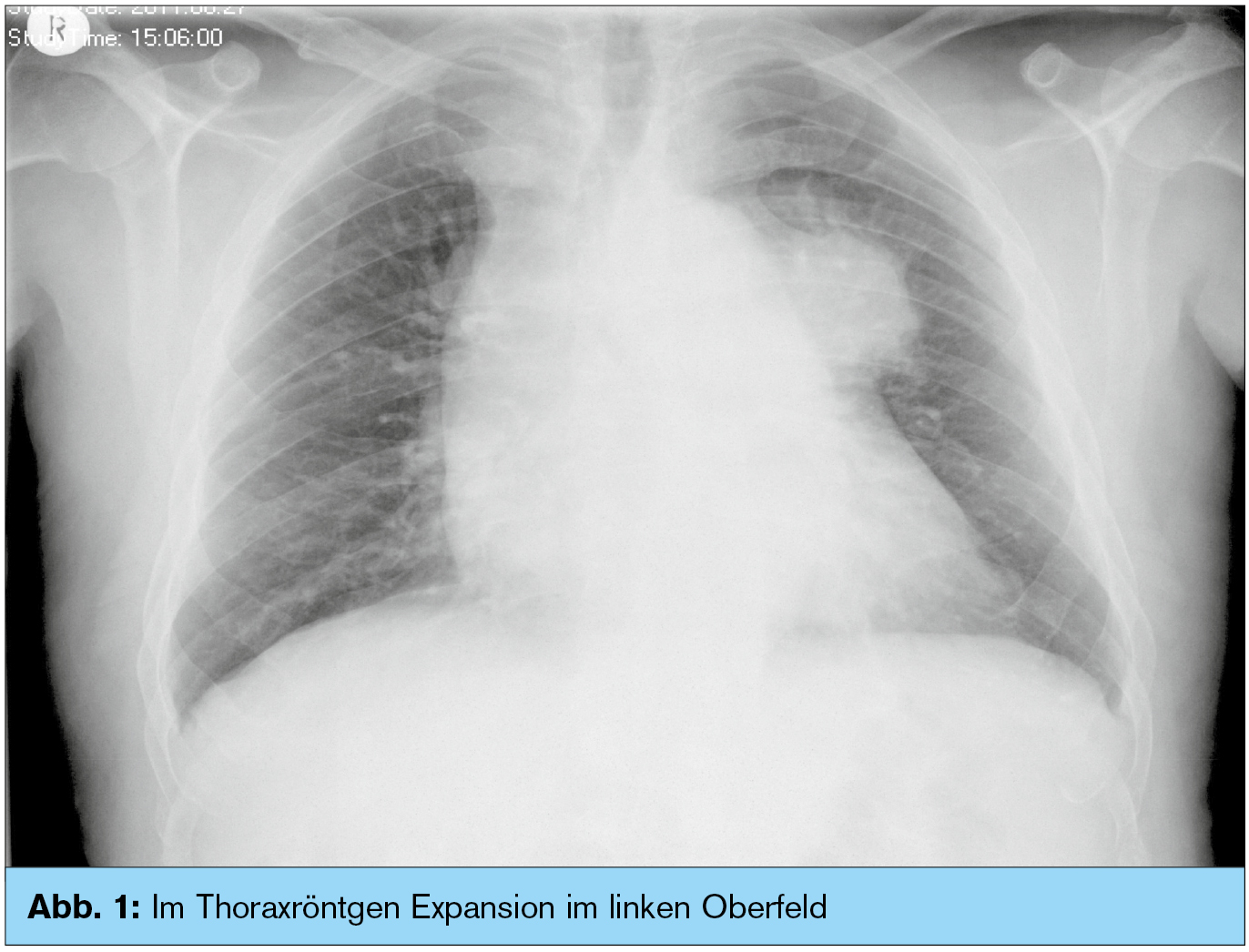
Primumsuche: Aufgrund der vorliegenden Befunde begannen wir mit der Primumsuche und es wurde als erster Schritt ein Thoraxröntgen durchgeführt (Abb.).
Dort kam eine ca. 4,5 cm im Durchmesser haltende Expansion im linken Oberfeld zur Darstellung. Es bestand daher der dringende Verdacht auf ein fortgeschrittenes Bronchialkarzinom mit multiplen Knochenmetastasen. Als weitere Abklärungsschritte wurde eine Computertomografie des Thorax und des Abdomens durchgeführt.
Der radiologische Befund ergab eine regressiv veränderte Raumforderung mit einem Ausmaß von 9 x 16 cm, die im vorderen oberen Mediastinum lokalisiert war.
Der expansive Prozess infiltrierte das Perikard und war von der Aorta ascendens und dem Truncus pulmonalis nicht mehr klar abzugrenzen.
Zusätzlich wurden ein Perikarderguss sowie ein Rundherd von 1,4 cm im linken Oberlappen beschrieben.
Der Abdomenbefund war unauffällig.
Differenzialdiagnostik: Als weitere Differenzialdiagnosen kamen nun ein aggressiv wachsendes Lymphom, ein Keimzelltumor oder ein Thymuskarzinom in Frage.
Um den Lymphomverdacht weiter abzuklären, wurde eine Beckenkammbiopsie durchgeführt. Diese erbrachte einen negativen Befund und damit konnte eine hämatologische Grunderkrankung ausgeschlossen werden.
Endgültige Diagnose: In der Zwischenzeit hatte sich der Allgemeinzustand des Patienten deutlich verschlechtert. Aufgrund der ausgeprägten Knochenmarkkarzinose hatte er eine Panzytopenie entwickelt und wir mussten von der geplanten thorakoskopischen und bronchoskopischen Abklärung Abstand nehmen. Stattdessen führten wir eine transthorakale Stanzbiopsie zur Diagnosefindung durch.
Die anschließende pathologische Aufarbeitung der Gewebeprobe gestaltete sich kompliziert.
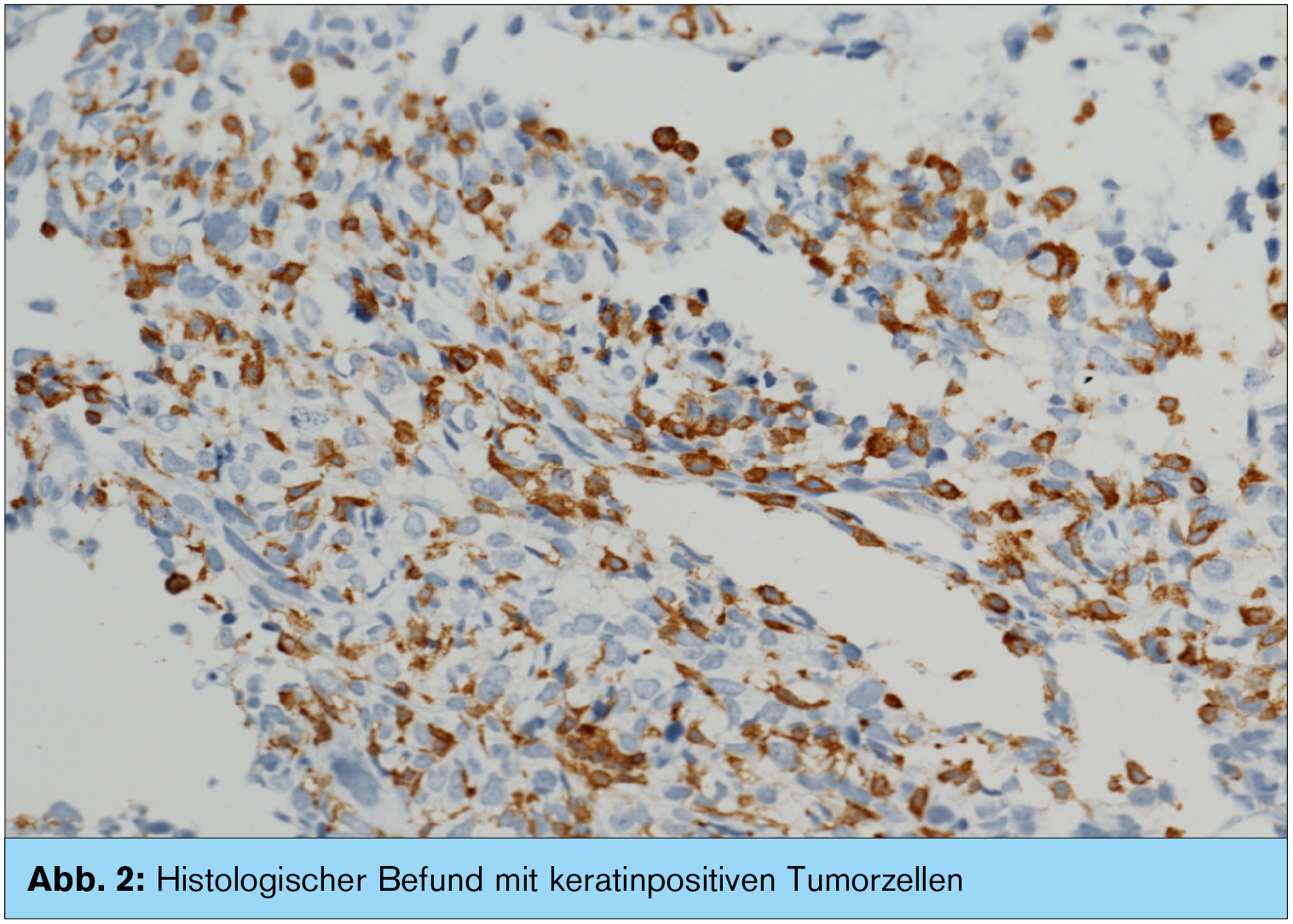
Im ersten histopathologischen Befund wurden lediglich keratinpositive Tumorzellen beschrieben, die als Differenzialdiagnosen sowohl ein spindelzelliges Karzinom als auch ein epitheloides Sarkom und ein malignes Synovialom zuließen.
Es folgten weitere zahlreiche immunhistochemische und molekularpathologische Untersuchungen. Schließlich konnte in Zusammenschau aller Befunde und aufgrund des morphologischen Profils des Tumors sowie der positiven Reaktion auf CD-163, CD-14 und CD-68 die Diagnose histiozytäres Sarkom gestellt werden.
Weiterer Verlauf: Die Prognose bei histiozytärem Sarkom ist generell infaust. Auch bei unserem Patienten kam es zu einer extrem raschen Allgemeinzustandsverschlechterung mit schwerstgradiger Panzytopenie, die jede Art von palliativer Therapie unmöglich machte, sodass nur noch lebensqualitätserhaltende Maßnahmen im Sinne der Best Supportive Care durchgeführt werden konnten. Der Patient starb 4 Wochen nach der Erstvorstellung in unserer Notaufnahme.
Diskussion
Raumforderungen im vorderen Mediastinum sind selten und werden durch das Fehlen spezifischer Symptome oft spät diagnostiziert.
Zu den häufigsten Prozessen in diesem Bereich gehören Thymome/Thymuskarzinome (ca. 50 %), primäre Lymphome, Pancoast- und Keimzelltumoren.
Das histiozytäre Sarkom zählt mit weniger als 1 % Inzidenz der hämatolymphoiden Neoplasien zu den seltensten Tumoren des Menschen und ist von seiner Lokalisation her am häufigsten in Lymphknoten, in der Haut und im Gastrointestinaltrakt vorkommend..
In der WHO-Klassifikation von 2008 wird es den histiozytischen und dendritischen Zellneoplasien zugeordnet.
Aufgrund der meist späten Diagnosestellung sowie des hoch aggressiven Wachstums und des schlechten Ansprechens auf Radio- und Chemotherapie ist die Prognose infaust.