Individuelle Angebote für verschiedene Schmerzentitäten -Multimodale Schmerztherapie bei chronischen Schmerzpatienten
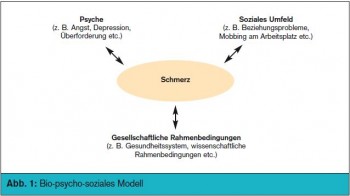
Die interdisziplinäre Schmerztherapie kommt vor allem für Patienten in Frage, bei denen der chronische Schmerz zu einem eigenständigen Krankheitsbild geworden ist. Häufig sind für Chronifizierung von Schmerzen persönlichkeitsbedingte psychosoziale Bedingungen (mit-) verantwortlich, die eine mehrdimensionale, interdisziplinäre Schmerztherapie notwendig machen. Bei chronischen Schmerzpatienten müssen nicht nur die biologischen, d. h. die somatischen Ursachen des Schmerzes berücksichtigt werden, sondern auch die Psyche, das soziale Umfeld und die gesellschaftlichen Rahmenbedingungen spielen eine wesentliche Rolle (> Abb. 1). Typische Merkmale eines chronischen Schmerzpatienten sind Multilokalisation des Schmerzes, lange Schmerzgeschichte, psychosoziale Probleme und viele ineffektive Behandlungsversuche.
Aufnahme: Das interdisziplinäre Schmerzzentrum Erlangen ist eine Einrichtung, an der die Kliniken für Anästhesie, Neurologie, Orthopädie, Psychiatrie und die Abteilung für Psychosomatik beteiligt sind. Zudem arbeiten Sport- und Psychotherapeuten mit im Team. Die Aufnahme der Patienten erfolgt entweder direkt nach Anfrage von Patienten selbst, nach Voranmeldung durch niedergelassene Ärzte oder durch Zuweisung anderer Abteilungen des Klinikums. Patienten erhalten einen ausführlichen standardisierten Fragebogen. Der ausgefüllte Fragebogen einschließlich der Unterlagen wird gesichtet und in eine Datenbank eingegeben und ausgewertet. Anschließend wird entschieden, ob der Patient einen ambulanten oder tagesklinischen Termin erhält. Bei einem Teil der Patienten werden auch Alternativlösungen, z. B. Aufenthalt in einer Schmerzklinik oder eine wohnortnahe Versorgung empfohlen.
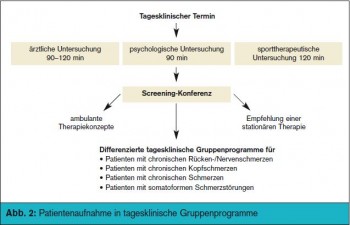
Individuelle Gruppen: Erhält der Patient einen Termin in der Schmerztagesklinik, erfolgt zu Beginn eine ausführliche ärztliche Anamnese und Untersuchung. Parallel dazu finden eine psychologische sowie sporttherapeutische Untersuchung statt (> Abb. 2). In der nachfolgenden Screening-Konferenz wird entschieden, ob der Patient für das multimodale Therapieprogramm geeignet ist. Es wird entweder ein ambulantes Therapiekonzept, eine stationäre Therapie empfohlen, oder der Patient wird im tagesklinischen Gruppenprogramm aufgenommen (> Abb. 2). In der klinischen Praxis hat sich gezeigt, dass aufgrund der vielen unterschiedlichen Schmerzen individuelle Angebote für verschiedene Schmerzentitäten notwendig sind. Neben einer Kopf-, Rückenschmerz-, Senioren- und einer Gruppe für somatoforme Störungen gibt es im Erlanger Schmerzzentrum seit Kurzem eine CRPSund eine Kinderschmerzgruppe. Eine Endometriose- Gruppe ist geplant. Hauptelemente sind in jeder der Gruppen die Optimierung der Basistherapie, das Herstellen einer vertrauensvollen Beziehung sowie medizinische Trainingstherapie und psychologische Schmerztherapie. Vor der Aufnahme in das Gruppenprogramm werden mit dem Patienten die therapeutischen Ziele definiert. Schmerzfreiheit ist nur selten zu erreichen. Ziel ist daher eine Schmerzreduktion und eine Veränderung des Schmerzerlebens. Im günstigsten Fall sollte der Patient wieder an seinen Arbeitsplatz zurückkehren können.
Zentraler Therapiebestandteil: Schmerz/-Stressbewältigungstraining
Elemente der multimodalen Therapieprogramme: Die multimodale Schmerztherapie beinhaltet viele verschiedene Therapieverfahren, die je nach Programm mit unterschiedlicher Gewichtung zum Einsatz kommen. Die Elemente der multimodalen Schmerztherapie sind in der > Tab. gelistet. Einen großen Anteil im Therapiekonzept nimmt das Schmerz- bzw. Stressbewältigungstraining ein, das jeweils von einem Psychologen und Kotherapeuten gemeinsam durchgeführt wird. Dabei lernt der Patient u. a. Strategien, wie er Schmerzauslöser erkennen, vermeiden und überwinden kann. Weitere Ziele sind die Verbesserung der Schmerzbewältigung sowie die Verringerung stressbedingter Einflüsse auf den Schmerz. Ein weiteres wesentliches Behandlungselement sind die psychotherapeutischen Einzelgespräche. Alle Patienten haben bis zu zweimal pro Woche die Möglichkeit, psychologische Einzelgespräche mit einem Psychologen bzw. einer Ärztin für psychosomatische Medizin zu führen, um Problematiken, die wesentlich am Schmerzgeschehen beteiligt sind, zu bearbeiten.
Evaluierung und Nachsorgekonzept: Alle Fortschritte in den Einzelelementen des multimodalen Therapieprogramms werden kontinuierlich erhoben und dokumentiert. Auch am Ende des Therapieprogramms erfolgt mit Hilfe von sehr ausführlichen Fragebögen eine Evaluierung des Therapieerfolgs. Besonderer Wert wird dabei auf psychometrische Tests zur Erfassung der Schmerzverarbeitung und Schmerzbewältigung gelegt. Alle Daten werden in einer Datenbank gesammelt und können zu jeder Zeit eingesehen werden. Um einen langfristigen Therapieerfolg von multimodalen Therapieprogrammen zu sichern, ist eine Nachsorge bei den Patienten unterlässlich. Das Nachsorgekonzept umfasst Nachbeobachtungen mit standardisierten Fragebögen und feste Auffrischtage. Feste Auffrischtage sehen einen Nachsorgetermin nach 8–12 Wochen nach dem multimodalen Therapieprogramm vor. Die Gruppenpatienten treffen sich zu einem gemeinsamen Schmerztherapietag, wo in ausführlichen Gesprächen mit Arzt und Psychologen in einer Rückschau das multimodale Therapieprogramm aufgearbeitet und gemeinsam überlegt wird, welche vorgenommenen Ziele bisher umgesetzt wurden. Bei Verschlechterung der Symptomatik werden den Patienten ambulante Termine zur Therapieoptimierung angeboten. Bei besonders schwierigen Fällen besteht das Angebot einer zweimal im Jahr stattfindenden Nachsorgewoche. In dieser Nachsorgewoche wird intensiv mit den Patienten gearbeitet, um wieder eine Funktionsverbesserung, Schmerzreduktion und verbesserte Schmerzverarbeitung zu erreichen.
Outcome: Wie Untersuchungen zu den einzelnen Gruppen gezeigt haben, ist die Zufriedenheit der Teilnehmer groß. Schmerzstärke, subjektive Beeinträchtigung durch den Schmerz, Depressivität, Schmerzverarbeitung und Lebensqualität lassen sich signifikant verbessern. Am effektivsten erwies sich die multimodale Schmerztherapie in der Kopfschmerz-Gruppe: Nach acht Wochen mit je zwei Treffen pro Woche kam es zu einer signifikanten Abnahme der Kopfschmerz- und Medikamenteneinnahmetage, zu einer Verbesserung von Schmerzverarbeitung und schmerzbedingten psychischen Veränderungen sowie der Depressivität. Diese Effekte waren 6 Monate nach Ende der Therapie noch nachweisbar. Die intensive Therapie (96 h) war weit wirksamer als ein 20- Stunden-Programm sowie die Standardversorgung. Inzwischen konnte in der Nachbeobachtung gezeigt werden, dass der Effekt über drei Jahre anhält. Damit ist die Therapie kosteneffektiv.
FACT-BOX
• Bei starken chronifizierten Schmerz –
patienten sind interdisziplinäre
Therapiekonzepte erforderlich.
• Schmerzfreiheit ist nur selten zu er –
reichen. Ziel ist eine Schmerzreduktion
und eine Veränderung des Schmerz –
erlebens.
• Die multimodale Schmerztherapie
beinhaltet viele verschiedene Therapieverfahren,
die je nach Programm
unterschiedlich gewichtet zum Einsatz
kommen (> Tab.).
• Alle Fortschritte in den Einzelelementen
des multimodalen Therapieprogramms
werden kontinuierlich erhoben
und dokumentiert.
• Eine Nachsorge ist zur Sicherung
eines langfristigen Therapieerfolgs von
multimodalen Therapieprogrammen
unerlässlich.