Neue Therapien beim Prostatakarzinom
Das Prostatakarzinom zählt zu den häufigsten Tumoren des Mannes in Österreich. So erkrankten im letzten Jahr in Österreich 4.800 Männer an diesem Malignom. Im fortgeschrittenen Stadien stellt Androgenentzugsbehandlung (ADT) die Therapie der Wahl dar. Obwohl 90 % der Patienten mit fortgeschrittenem Prostatakarzinom initial auf eine ADT ansprechen, kommt es im Durchschnitt nach 2–3 Jahren trotz suffizienter Kastration (Testosteron < 50 ng/ml) zur Krankheitsprogression. Für das kastrationsrefraktäre Prostatakarzinom (CRPC) stand bis vor Kurzem nur Docetaxel als Chemotherapeutikum mit Überlebensvorteil zur Verfügung. Mit der Einführung von Abirateron und Cabazitaxel wurde unser Armentarium für die CRPC-Therapie beträchtlich erweitert. Zusätzlich stehen mehrere vielversprechende Therapeutika vor der Zulassung oder werden in klinischen Studien evaluiert. Im folgenden Artikel sollen die etablierten und neuen Konzepte nach Docetaxel-Therapie vorgestellt werden.
Hormonmodulatoren der zweiten Generation
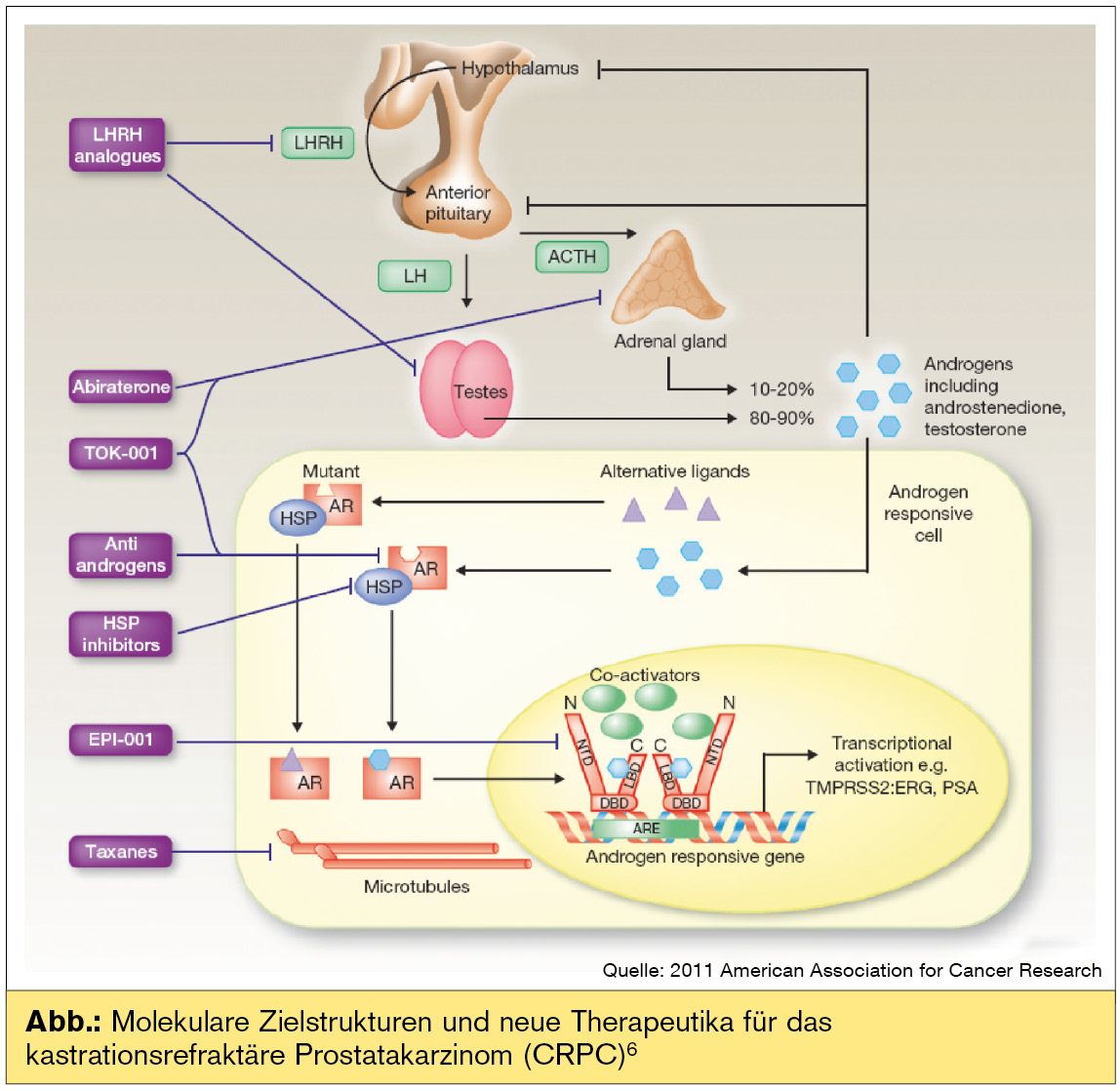
Die Entwicklung von Hormontherapien der neuen Generation beruht auf der Erkenntnis, dass einerseits durch medikamentöse Kastration die Bildung von adrenalen Androgenen nicht inhibiert werden kann (20 % der Serum-Androgene). Andererseits kommt es auch in Zellen eines CRPC zu einer intrazellulären Synthese von Androgenen und durch Mutationen und Veränderung des Expressionsmusters des Androgenrezeptors auch zu dessen Aktivierung und somit zur Tumorprogression.
Abirateron: Eines der Schlüsselenzyme für die Androgenbiosynthese ist die 17α-Hydroxylase/C17,20-Lyase (CYP 17), welche in Prostatakarzinomzellen vermehrt gebildet wird und somit zu einer Aktivierung des Androgenrezeptors führt. Abirateron ist der erste Vertreter von selektiven irreversiblen CYP-17-Inhibitoren und ist in Österreich im letzten Jahr für die Therapie des CRPC zugelassen worden.
In der Phase-III-Studie COU-AA-301, in der 1.195 mit Docetaxel vorbehandelte CPRC-Patienten mit Abirateron (1.000 mg, 1-mal tägl.) plus Prednison (5 mg, 2-mal tägl.) vs. Prednison verglichen wurden, konnte eine Verbesserung der mittleren Überlebensrate von 14,8 vs. 10,9 Monaten erzielt werden.1 Die sekundären Endpunkte zeigten ebenfalls unter Abirateron signifikant bessere Werte (Zeit bis zur PSA-Progression 10,2 vs. 6,6 Monate; PFS 5,6 vs. 3,6 Monate; PSA-Ansprechrate bis zu 29 % vs. 6 %). Das Nebenwirkungsprofil lässt sich durch die Abirateron-vermittelte Hemmung der Glukokortikoidsynthese herleiten. Es entsteht ein Hyperaldosteronismus, was in Flüssigkeitsretention, Ödeme, Hypokaliämie und Hypertonie resultiert. Zusätzlich wurden auch kardiale Störungen und erhöhte Leberfunktionswerte beobachtet. Die Nebenwirkungen sind im Allgemeinen jedoch gut behandelbar.
Neben Abirateron befinden sich dzt. mehrere selektive CYP17-Inhibitoren in klinischer Entwicklung (TOK-001, TAK-700). Erste Daten von Studien mit Abirateron bei chemonaiven CRPC-Patienten zeigen ebenfalls Wirksamkeit. Der optimale Einsatzzeitpunkt dieser neuen Substanz in der Therapie von CRPC-Patienten muss jedoch erst evaluiert werden. So ist zum Beispiel unklar, ob eine Abirateron-Vorbehandlung eine nachfolgende Chemotherapie abschwächen könnte.
MDV3100 ist ein neues Antiandrogen der 2. Generation. Im Gegensatz zu den bisher verwendeten Antiandrogenen verfügt MDV3100 über eine höhere Affinität zum Androgenrezeptor und keinerlei agonistische und somit aktivierende „Zusatzwirkung“. In den bisher publizierten Daten von Phase-I/II-Studien mit 140 CRPC-Patienten, die bereits mit Chemotherapie bzw. etablierten Hormontherapien vorbehandelt waren, zeigt sich ein PSA-Abfall von über 50 % in 76 % der Patienten.2 Die Phase-III-Studie AFFIRM wurde vorzeitig beendet und zeigte eine signifikante Verlängerung des Gesamtüberlebens durch MDV3100-Therapie im Vergleich zu Placebo (18,4 vs. 13,6 Monate).3 Die PREVAIL-Studie bei Chemotherapie-naiven Patienten wird derzeit durchgeführt. Auf Basis dieser Daten ist mit einer Zulassung dieser Substanz in der nahen Zukunft zu rechnen.
Neuartiges Taxan als Zweitlinienchemotherapie
Bei Cabazitaxel handelt es sich um ein weiterentwickeltes Taxan, welches in präklinischen Studien Aktivität in Docetaxel-resistenten Modellen zeigte. Die randomisierte Open-Label-Studie TROPIC verglich die Aktivität von Cabazitaxel plus Prednison mit Mitoxantron plus Prednison bei 775 CRPC-Patienten, welche nach oder unter Docetaxel-Therapie progredient waren.4 Das mittlere Gesamtüberleben betrug 15,1 Monate (95%-KI 14,1–16,3) in der Cabazitaxel-Gruppe vs. 12,7 Monate in der Mitoxantron-Gruppe (95%-KI 11,6–13,7). Das Nebenwirkungsprofil von Cabazitaxel umfasst für ein Chemotherapeutikum dieser Klasse typische hämatologische Nebenwirkungen wie Neutropenie und Anämie. Im Vergleich zur TAX327-Studie mit Docetaxel war die Inzidenz von schweren Neutropenien unter Cabazitaxel jedoch deutlich höher (58 % vs. 22 %), was jedoch unter dem Blickwinkel der deutlich fortgeschrittenen Krankheit in der TROPIC-Studie gesehen werden muss. Es muss jedoch in diesem Zusammenhang auch auf die therapieinduzierte Letalität in der Cabazitaxel-Gruppe von 5 % hingewiesen werden.
Basierend auf den Daten der TROPIC-Studie wurde Cabazitaxel als erstes Chemotherapeutikum, das einen Überlebensvorteil in Docetaxel-vorbehandelten Patienten zeigen konnte, in der Dosis von 25 mg/m2 alle 3 Wochen in der EU zur Behandlung des CRPC als Zweitlinien-Chemotherapeutikum zugelassen.
Immuntherapie mit Krebsvakzine
Sipuleucel-T ist der erste Vertreter einer Krebsvakzine, die von der amerikanischen FDA zugelassen wurde. Es handelt sich um eine autologe Zellimmuntherapie. Kurz und vereinfacht gesagt wird das Verfahren folgendermaßen durchgeführt: Periphere mononukleäre Zellen werden vom Patienten mittels Leukapherese gewonnen und mit einem Protein, das auf Krebszellen exprimiert ist, in Kultur gebracht. Die T-Zellen werden dadurch aktiviert und erkennen dieses Protein nun als Antigen. Anschließend werden die nunmehr aktivierten Zellen (= Sipuleucel-T) wieder in den Patienten transfundiert. Aus diesen Ausführungen wird klar, dass das Produkt individuell hergestellt werden muss und in Dosis und Zusammensetzung nie exakt vergleichbar ist.
Die IMPACT-Studie, eine placebokontrollierte doppelblinde Phase-III-Studie mit 512 metastasierten CRPC-Patienten, zeigte eine mittlere Überlebensrate von 25,8 Monaten im Sipuleucel-T-Arm vs. 21,5 Monate im Placebo-Arm (p = 0,032).5 Auffallend war das Fehlen von direkten Antitumoreffekten. Es zeigte sich keine Verbesserung des progressionsfreien Überlebens, keine Symptomverbesserung und kein PSA-Abfall. Kritisch anzumerken ist, dass Sipuleucel-T nicht mit einer wirksamen Therapie wie Docetaxel verglichen wurde. In Europa ist Sipuleucel-T nicht zugelassen. Es werden aber derzeit weitere Studien durchgeführt.
Neue Substanzen in klinischer Evaluierung
Viele unterschiedliche Therapiestrategien werden derzeit in klinischen Studien erprobt. Während antiangiogenetische Konzepte (Bevacizumab, Sunitinib, Lenalidomid) die in sie gesetzten Erwartungen bisher nicht erfüllen konnten, zeigen andere neuartige Therapeutika wie zum Beispiel cMET-Inhibitoren sehr vielversprechende Ergebnisse. So ist mit Cabozantinib der erste cMET-Inhibitor in einer klinischen Phase-III-Studie (COMET 1) mit Patienten, die bereits mit Docetaxel, Abirateron oder auch MDV3100 vorbehandelt worden waren. Cabozantinib wird im Rahmen der COMET-1-Studie in den nächsten Wochen an unserem Zentrum verfügbar sein
Auch im Bereich der Behandlung von ossären Metastasen sind einige neue Behandlungsoptionen wie zum Beispiel das Radionuklid Alpharadin in der Pipeline. Andere Ansätze beinhalten HSP90-Inhibitoren, Endothelin-Antagonisten und Medikamente, die die Transkription des Androgenrezeptors modulieren (EPI-001). Eine Aussage zum Stellenwert dieser Substanzen wird sich jedoch erst nach Abschluss der entsprechenden Studien treffen lassen.
ZUSAMMENFASSUNG: Die Therapie des kastrationsrefraktären Prostatakarzinoms ist in den letzten zwei Jahren um neue Therapeutika erweitert worden (Abb.). Mit Abirateron und Cabazitaxel stehen erstmals Optionen nach Docetaxel-Versagen zu Verfügung. Die Zulassung von weiteren Substanzen ist in naher Zukunft zu erwarten, wodurch sich unser Armamentarium in der Behandlung des CRPC beträchtlich erweitern wird. Entscheidend für die Prognose von CRPC-Patienten wird die individuell korrekte Auswahl der neuen Substanzen und deren Einsatzzeitpunkt in der Erst- und Zweitlinientherapie sein. Keinesfalls sollte das Nebenwirkungsprofil die einzige Entscheidungsgrundlage bilden. Für diese Therapieentscheidungen ist die interdisziplinäre Zusammenarbeit in einem spezialisiertem Zentrum entscheidend, um mit den zunehmend komplexer werdenden Therapiestrategien und Therapiesequenzen die optimale Krankheitskontrolle zu erreichen bzw. Patienten den Zugang zu kontrollierten klinischen Studien zu ermöglichen.