Vorzug für die intravenöse Eisensubstitution bei CED
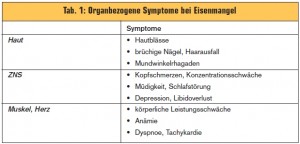
Eisenmangel, eine Verminderung des Gesamtkörpereisens, ist weltweit die häufigste Mangelerscheinung und die häufigste Ursache von Anämie. Ein schwerer Eisenmangel führt nicht nur zur Eisenmangelanämie, sondern auch zur intrazellulären Stoffwechselstörung bis hin zum Zellteilungsstopp. Vor allem stoffwechselaktive und stark proliferierende Gewebe sind von Eisenmangel betroffen. Der Symptomenkomplex umfasst die meisten Organsys – teme. Im Vordergrund stehen ZNS, Muskel und Haut (> Tab. 1), aber auch der Gastrointestinaltrakt mit unspezifischen Motilitätsstörungen oder Dysphagie (Plummer-Vinson- Syndrom).
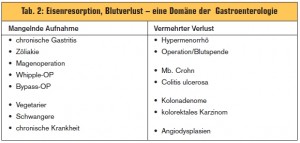
Eisenmangel und Monatsblutung: Schätzungen zufolge sind in Europa 5 % der Gesamtbevölkerung von Eisenmangel betroffen. Bei Frauen im gebärfähigen Alter beträgt die Prävalenz rund 10 %, also jede zehnte Frau. Die häufigste Ursache für Eisenmangel ist nun mal eine verstärkte Monatsblutung (> Tab. 2). Oft ist eine normal starke Monatsblutung bei Frauen aber mit einer Resorptionseinschränkung (angeboren, bei Gastritis oder durch einseitige Ernährung) gekoppelt, was erst durch die Kombination von Verlust und Aufnahmeeinschränkung zu einer negative Eisenbilanz führt und in Folge einen Eisenmangel auslöst.
Eisenmangel und CED: Gastroenterologen sind gefragt, wenn es um das Thema Eisenmangel geht. Eine spezifische Herausforderung für Gastroenterologen sind Patienten mit chronisch entzündlichen Darmerkrankungen (CED), von denen zwischen 30 und 90 % (je nach Studiensetting) von Eisenmangel betroffen sind.
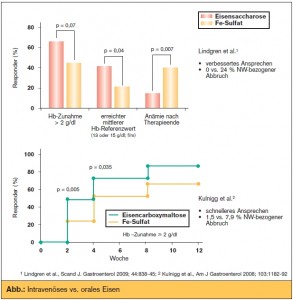
Einerseits verlieren Patienten mit CED das wertvolle Eisen im Gastrointestinaltrakt in Form von Ulcusblutungen, andererseits ist die Aufnahme aus der Nahrung (vor allem im akuten Schub) eingeschränkt. Diese Resorptionsblockade wird durch vermehrte hepatale Hepcidin- Produktion verursacht. Hepcidin ist ein Leberpeptid, das bei hohem Eisengehalt gebildet wird und durch Blockade der Eisenresoption den Organismus vor Eisenüberladung schützt. Hepcidin unterliegt aber auch der Regulation durch Interleukin-6, was zur Eisenresorptionsblockade im Rahmen von sys – temischem Entzündungsgeschehen oder Tumorerkrankungen führt. Aus diesem Grund haben Gastroenterologen in einem europäischen Konsens der intravenösen Eisensubstitutionstherapie bei CED den Vorzug gegeben. Faktum ist, dass die intravenöse Eisensubs – titution schneller und effektiver Anämie und Eisenmangel beseitigt (> Abb.) und weniger bzw. keine gastrointestinalen Nebenwirkungen hat, was bei Patienten mit CED ein besonderes Anliegen ist. Die orale Eisensubstitution wurde daher bei CED verlassen.
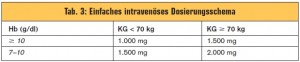
FERGIcor-Studie: Im Herbst 2012 wurde die größte jemals durchgeführte Studie zu diesem Thema veröffentlicht (Gastroenterology 2011; 141:846–853). In FERGIcor (Ferinject zur Korrektur der Anämie bei CED) wurden 485 Patienten in zwei Gruppen randomisiert: Eine Gruppe erhielt Infusionen mit Eisensaccharose (Venofer) nach herkömmlicher Berechnung der Gesamtdosis (Ganzoni-Formel), die andere Gruppe erhielt Eisencarboxymaltose (Ferinject®), das nach einem neuen einfachen Dosierungsschema berechnet wurde (> Tab. 3). In der Gruppe mit dem neuen Dosierungsschema (und Ferinject) war bei 84 % der Patienten eine Normalisierung des Hämoglobins bzw. ein Hämoglobinansprechen beobachtet worden (vs. 76% in der Kontrollgruppe; p = 0,019). Die komplexe Ganzoni-Formel wurde daher verlassen und durch das einfache Dosierungsschema ersetzt.
FERGImain, eine Folgestudie (Ferinject zur Prävention eines Anämierezidivs), wurde bei der UEGW 2011 erstmals der Fachöffentlichkeit präsentiert. 256 Patienten aus FERGIcor, die zu Studienende nicht anämisch waren, erhielten entweder Eisencarboxymaltose (Ferinject®) oder Placebo, sobald der Serum-Ferritinspiegel unter 100 ng/ml gefallen war. Diese Prophylaxe mit Ferinject erwies sich als effektiv (HR 0,62; 95%-KI: 0,38–1,00; p = 0,049). Die ferritingetriggerte Behandlung mit Ferinject® (jeweils 500 mg) reduzierte die Anämierückfallsrate um etwa 40 %. Eine Risikostratifizierung dieser Kohorte wird auf der nächsten Digestive Disease Week (DDW, Mai 2012, San Diego) präsentiert. Zum jetzigen Zeitpunkt kann man aber bereits eine einfache Faustregel ausgeben: Bei Risikopatienten (jene die schon einmal wegen Anämie behandelt wurden) sollten regelmäßig (zumindest alle 3 Monate) Blutbild und Serum-Ferritin gemessen werden. Sobald das Serum-Ferritin unter 100 ng/ml fällt, ist eine intravenöse Eisensubstitution (500 mg) indiziert.
FACT-BOX
• Eisenmangel ist weltweit die häufigste Mangelerscheinung und die häufigste Komplikation bei CED.
• Die intravenöse Eisensubstitution ist bei CED effektiver und nebenwirkungs – ärmer.
• Ein neues, einfaches Dosierungsschema ermöglicht eine schnelle und sichere Dosisberechnung.
• Aufgrund des hohe Rückfallrisikos sollten Blutbild und Serum-Ferritin bei CED regelmäßig kontrolliert und die intra – venöse Eisensubstitution entsprechend adjustiert werden.